दवाएं जो मोटापे का कारण बनती हैं। क्षारीय फॉस्फेट के स्तर में वृद्धि
आज, प्रसव पीड़ा प्रेरित करने वाली गोलियाँ विशेष रूप से लोकप्रिय हैं। स्त्री रोग विशेषज्ञ अक्सर इस पद्धति का सहारा लेते हैं। कई लड़कियां इस बात में रुचि रखती हैं कि उत्तेजना का यह तरीका कितना खतरनाक है और क्या इसका कोई स्वास्थ्य परिणाम होता है। आप यह और बहुत कुछ हमारे लेख में जान सकते हैं।
श्रम प्रेरण के लिए संकेत
किसी भी महिला के जीवन में प्रसव एक स्वाभाविक प्रक्रिया है। ऐसे समय होते हैं जब चिकित्सकीय हस्तक्षेप के बिना ऐसा करना असंभव होता है। यही कारण है कि कई गर्भवती माताओं की रुचि इस बात में होती है कि प्रसूति अस्पताल में प्रसव को प्रेरित करने के लिए कौन सी गोलियों का उपयोग किया जाता है और वे बच्चे के जीवन के लिए कितनी खतरनाक हैं।
यदि रोगी को ऐसी प्रक्रिया के लिए संकेत मिले तो डॉक्टर प्रसव पीड़ा शुरू करने की पेशकश कर सकता है:
- भ्रूण की परिपक्वता के बाद;
- एम्नियोटिक द्रव के टूटने के बाद संकुचन की अनुपस्थिति;
- गंभीर पुरानी बीमारियों की उपस्थिति;
- पॉलीहाइड्रेमनिओस.
ये सभी संकेत, पेशेवर हस्तक्षेप के अभाव में, न केवल माँ को, बल्कि उसके बच्चे को भी नुकसान पहुँचा सकते हैं।
यह ध्यान देने योग्य है कि प्रसव प्रेरित करने वाली गोलियाँ केवल डॉक्टर द्वारा बताई गई मात्रा के अनुसार ही ली जा सकती हैं। यह कोई संयोग नहीं है, क्योंकि उनमें कई प्रकार के मतभेद हैं। कृत्रिम रूप से प्रेरित संकुचन प्राकृतिक संकुचनों की तुलना में बहुत अधिक दर्दनाक और मजबूत होते हैं। प्रसव को प्रेरित करने वाली गोलियों के संयोजन में, एक विशेषज्ञ को दर्द निवारक दवा लिखनी चाहिए।
श्रम की कृत्रिम प्रेरण के लिए मतभेद
बिल्कुल किसी भी चिकित्सा प्रक्रिया में कई प्रकार के मतभेद होते हैं। श्रम का कृत्रिम प्रेरण कोई अपवाद नहीं है। यदि प्रसव पीड़ा से गुजर रही किसी महिला की पिछली गर्भावस्था के दौरान सिजेरियन सेक्शन हुआ हो, तो प्रसव को प्रेरित करने वाली गोलियाँ उसके लिए वर्जित हैं। कृत्रिम उत्तेजना से पुरानी सीवन टूट सकती है।
यदि भ्रूण बड़ा है, उसकी वृद्धि और विकास रुक जाता है, और यदि गर्भवती महिला को मधुमेह, अंतर्गर्भाशयी रक्तस्राव, या गर्भाशय का कोई संक्रामक रोग है, तो प्रसव की कृत्रिम शुरुआत भी वर्जित है। यदि उपरोक्त संकेतों में से कम से कम एक मौजूद है, तो श्रम प्रेरण निर्धारित नहीं है।
प्रसव पीड़ा प्रेरित करने वाली दवा के बारे में सामान्य जानकारी
प्रसव पीड़ा प्रेरित करने वाली गोलियों में कृत्रिम रूप से संश्लेषित एंटीजेस्टाजेन होते हैं। ये दवाएं कुछ अंतर्गर्भाशयी प्रक्रियाओं को अवरुद्ध करती हैं। गोलियों में मौजूद हार्मोन प्रसव के त्वरित विकास को बढ़ावा देते हैं। वे गर्भाशय ग्रीवा को खोलने में मदद करते हैं।

पहले, निषेचन के बाद उत्प्रेरण गोलियों का उपयोग किया जाता था। इन दवाओं को गर्भपातनाशक के रूप में जाना जाता है।
यही कारण है कि कई महिलाएं मानती हैं कि गोलियों का बच्चे पर नकारात्मक प्रभाव पड़ता है। ऐसी दवा लेने से पहले किसी विशेषज्ञ से सलाह लेना जरूरी है।
"मिफेप्रिस्टोन।" उपयोग के संकेत
प्रसव पीड़ा प्रेरित करने वाली गोलियाँ हाल ही में विशेष रूप से लोकप्रिय हो गई हैं। "मिफेप्रिस्टोन" उन महिलाओं के बीच सबसे लोकप्रिय दवा है जिन्हें कृत्रिम रूप से प्रसव पीड़ा प्रेरित करने की सलाह दी जाती है।
"मिफेप्रिस्टोन" एक सिंथेटिक दवा है जिसमें जेस्टेजेनिक गतिविधि नहीं होती है। इसका उपयोग न केवल प्रसव को उत्तेजित करने के लिए किया जाता है, बल्कि प्रारंभिक चरण में इसे बाधित करने और आपातकालीन गर्भनिरोधक के लिए भी किया जाता है। इस दवा के प्रभाव में, प्रोजेस्टेरोन रिसेप्टर्स अवरुद्ध हो जाते हैं। शरीर में इसका प्रवेश गर्भाशय गुहा से निषेचित अंडे के निष्कासन को उत्तेजित करता है।
यदि 48 घंटों के भीतर असुरक्षित यौन संबंध बनाया गया हो और अवांछित गर्भधारण का खतरा हो तो 10 मिलीग्राम दवा निर्धारित की जाती है।
विशेषज्ञ ध्यान दें कि मिफेप्रिस्टोन की प्रभावशीलता 99% है। यह दवा गर्भाशय की दीवारों पर निषेचित अंडे की नियुक्ति को रोकती है। यह निर्धारित करने के लिए कि दवा काम कर रही है या नहीं, आपको स्त्री रोग विशेषज्ञ के पास जाकर जांच करानी होगी, या अपने मासिक धर्म प्रवाह की प्रतीक्षा करनी होगी। वे मिफेप्रिस्टोन लेने के तीन दिन बाद नहीं होने चाहिए।
यदि रोगी को 42 सप्ताह तक का अवांछित गर्भ है और वह दवा से इससे छुटकारा पाना चाहती है तो डॉक्टर द्वारा 200 या 600 मिलीग्राम दवा दी जा सकती है। दवा की प्रभावशीलता 98% है। ध्यान देने योग्य बात यह है कि इस विधि का प्रयोग कभी भी घर में स्वतंत्र रूप से नहीं करना चाहिए। "मिफेप्रिस्टोन" भ्रूण की मृत्यु को भड़काता है। गर्भपात की यह विधि महिला के शरीर में गंभीर जटिलताएँ पैदा करती है।
यदि गर्भवती महिला को श्रम की कृत्रिम उत्तेजना की विधि का उपयोग करने की सलाह दी जाती है तो 200 मिलीग्राम दवा भी निर्धारित की जा सकती है। ऐसा माना जाता है कि प्रसव पीड़ा को प्रेरित करने वाली गोलियां लंबे समय तक मां और बच्चे के जीवन और स्वास्थ्य के लिए खतरा पैदा नहीं करती हैं। हालाँकि, ऐसे कई मामले हैं जहाँ दवाएँ ही गंभीर जटिलताएँ पैदा करती हैं।

प्रसव पीड़ा प्रेरित करने वाली गोलियाँ लेने के बाद मृत्यु
आज, लगभग हर महिला जानती है कि कौन सी गोलियाँ प्रसव पीड़ा को प्रेरित करती हैं। यह कोई संयोग नहीं है, क्योंकि ये न केवल देर से गर्भधारण करने वाली माताओं को दी जाती हैं, बल्कि उन लड़कियों को भी दी जाती हैं, जिन्होंने असुरक्षित यौन संबंध बनाए हैं या अनियोजित गर्भधारण किया है। ऐसे कई मामले हैं जहां ऐसी गोलियों के इस्तेमाल से मौत हो गई।
सितंबर 2001 में, मिफेप्रिस्टोन लेने के एक सप्ताह बाद एक महिला की मृत्यु हो गई। मौत का कारण गर्भाशय में संक्रमण बताया गया।
12 सितंबर 2001 को संयुक्त राज्य अमेरिका के एक निवासी की मिफेप्रिस्टोन लेने के 5 दिन बाद मृत्यु हो गई। उसे एक्टोपिक गर्भावस्था थी। यह ज्ञात है कि इस मामले में, श्रम की उत्तेजना निषिद्ध है। मृत्यु का कारण डॉक्टरों की लापरवाही थी जिन्होंने भ्रूण के अस्थानिक विकास पर तुरंत ध्यान नहीं दिया। चिकित्सीय गर्भपात प्रक्रिया के बाद जब महिला घर आई तो उसे तेज दर्द और भारी रक्तस्राव का अनुभव होने लगा। उसने अपने डॉक्टर को कई बार बुलाया, लेकिन उसने उसे आश्वासन दिया कि ये प्राकृतिक लक्षण हैं। कुछ घंटों बाद उसे अस्पताल में भर्ती कराया गया और ऑपरेशन किया गया, लेकिन फैलोपियन ट्यूब के फटने से उसकी मृत्यु हो गई।
2003 की गर्मियों में, स्वीडन के एक निवासी की चिकित्सीय गर्भपात के परिणामस्वरूप मृत्यु हो गई। उसे योग्य चिकित्सा देखभाल प्राप्त हुई। विशेषज्ञ ने उसे बताया कि कौन सी गोलियाँ प्रसव पीड़ा प्रेरित करती हैं और उन्हें सही तरीके से कैसे लेना है। जांच के एक हफ्ते बाद लड़की ने मिफेप्रिस्टोन लिया। कुछ दिनों बाद उसे दूसरी दवा का नुस्खा दिया गया। इसे लेने के बाद लड़की को तेज दर्द और भारी रक्तस्राव होने लगा। अस्पताल में उसे दर्द निवारक इंजेक्शन लगाए गए और प्राथमिक उपचार दिया गया। 6 दिन बाद उसका शव शॉवर में मिला। मौत का कारण खून बह रहा था.
दवा उत्तेजना के बाद प्रसव
कई गर्भवती माताओं को पहले से ही इस बात में दिलचस्पी होती है कि प्रसव को प्रेरित करने के लिए कौन सी गोलियाँ दी जाती हैं। यह आकस्मिक नहीं है, क्योंकि यह ज्ञात है कि कृत्रिम उत्तेजना बच्चे के जन्म की प्रक्रिया को प्रभावित करती है।

अनुभवी माताएँ जिन्होंने स्वयं प्रसव पीड़ा प्रेरित करने वाली गोलियाँ आज़माई हैं, ध्यान दें कि दवा के प्रभाव में प्रक्रिया अधिक असुविधाजनक और चिंताजनक होती है।
दवा की कार्रवाई की अवधि. आवेदन की विशेषताएं
कई लड़कियों की रुचि इस बात में होती है कि प्रसव को प्रेरित करने वाली गोली का असर होने में कितना समय लगता है। कम ही लोग जानते हैं, लेकिन दवा व्यक्तिगत आधार पर काम करती है। जिस समय के बाद यह कार्य करना शुरू करता है वह गर्भवती मां के शरीर के कई संकेतकों पर निर्भर करता है। हालांकि, इसका औसत 24 घंटे का है।
यदि पहली गोली काम नहीं करती है, तो आपको एक दिन बाद दूसरी गोली लेनी होगी। यह ध्यान देने योग्य है कि दवा का उपयोग केवल किसी विशेषज्ञ की देखरेख में ही किया जाना चाहिए। यदि दवा दूसरी बार काम नहीं करती है, तो डॉक्टर एक मजबूत दवा लिखता है।
फार्मेसी दवाएं- ये शक्तिशाली एनाल्जेसिक या शामक प्रभाव वाली दवाएं हैं, जो अत्यधिक नशे की लत हैं और अन्य उद्देश्यों के लिए उपयोग की जाती हैं। नशीले पदार्थों से युक्त तैयारियाँ हर फार्मेसी में उपलब्ध हैं, और उनमें से कई डॉक्टर के नुस्खे के बिना उपलब्ध हैं। फ़ार्मेसी नशीली दवाओं के आदी लोग अक्सर ऐसे मरीज बन जाते हैं जो निर्धारित दवाओं के "आदी" होते हैं, पहले से ही स्थापित अफ़ीम के आदी होते हैं, और बस जिज्ञासु युवा लोग होते हैं।
कानूनी दवा विक्रेता
जबकि राज्य पारंपरिक दवाओं के प्रसार से लड़ रहा है, फार्मेसियाँ कानूनी दवा विक्रेता बन रही हैं। आधिकारिक तौर पर, मादक यौगिकों वाली सभी दवाओं को 3 नियंत्रण समूहों में विभाजित किया गया है:
- ड्रग्स पहला समूहकिसी चिकित्सा संस्थान को अनिवार्य कॉल करने और नुस्खे की प्रामाणिकता के सत्यापन के बाद ही उपलब्ध है।
- ड्रग्स दूसरा समूहकेवल डॉक्टर के आदेश पर जारी किए जाते हैं, लेकिन अतिरिक्त जांच के बिना।
- ड्रग्स तीसरा समूहबिना प्रिस्क्रिप्शन के जारी किए जाते हैं।
इस प्रणाली को इसी प्रकार काम करना चाहिए। लेकिन वास्तव में, कई फ़ार्मेसी नियंत्रण नियमों का उल्लंघन करती हैं और आवश्यक अनुमति के बिना मनोदैहिक दवाएं वितरित करती हैं। इसका केवल एक ही कारण है - नशीली दवाओं की लत फार्मेसी व्यवसाय में बड़ा मुनाफा लाती है। कानूनी रूप से दवाएं खरीदने के अवसर के लिए, नशेड़ी बढ़ी हुई कीमतें चुकाने को तैयार हैं, और इन दवाओं की उपलब्धता के कारण, फार्मेसी नशीली दवाओं के आदी लोगों की संख्या केवल बढ़ रही है।
फार्मास्युटिकल दवाओं की सूची - 2018
बोल
यह मिर्गी के रोगियों के लिए एक दवा है जो दौरे से राहत दिलाती है। अतीत में, इसका उपयोग मादक द्रव्य विशेषज्ञों द्वारा प्रत्याहार लक्षणों - प्रत्याहार लक्षणों से निपटने के लिए किया जाता था।
लिरिका की क्रिया मॉर्फिन, हेरोइन या मेथाडोन के समान है। यह अत्यधिक नशे की लत भी है और आपको उत्साह की स्थिति में डाल देती है, जिसे नशे की लत वाले लोग शराब के साथ गोलियां पीकर बढ़ा देते हैं।
लिरिका की लत के लक्षण:
- घबराहट, आक्रामक व्यवहार.
- मूड में बदलाव - उन्मादपूर्ण खुशी से लेकर आंसुओं तक।
- अस्थिर चाल, ख़राब समन्वय.
- फैली हुई विद्यार्थियों।
- पसीना बढ़ना।
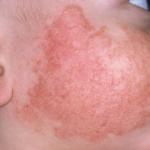
- त्वचा के लाल चकत्ते।
लिरिका के दुरुपयोग के परिणाम:
- क्रोनिक थकान सिंड्रोम: उनींदापन और कमजोरी की भावना, भ्रम।
- उदासीनता और आत्महत्या के विचार.
- पुरुषों में नपुंसकता, महिलाओं में हार्मोनल असंतुलन।
- माइग्रेन और स्मृति हानि, बेहोशी।
- ऐंठन, मांसपेशियों में दर्द.
- कंपकंपी.
- भ्रमित करने वाला भाषण.
लिरिका की अधिक मात्रा कोमा और मृत्यु का कारण बनती है।
टेरपिंकॉड, नूरोफेन प्लस

यह लोकप्रिय कफ दमनकारी श्वसन पथ से बलगम को साफ करता है। टेरपिनकोड में साइकोस्टिमुलेंट कोडीन होता है। उत्साह प्राप्त करने के लिए, नशेड़ी एक बार में 2-5 पैक पीते हैं, या गोलियों से क्रूड कोडीन निकालते हैं और इसे अंतःशिरा में इंजेक्ट करते हैं।
टेरपिनकोड का एक सस्ता एनालॉग - नूरोफेन प्लस, व्यावहारिक रूप से मनोवैज्ञानिक प्रभावों में भिन्न नहीं है। 3 पैक के बाद लत लग जाती है।
टेरपिनकोड की लत के लक्षण:
- सांवली या भूरी त्वचा, परतदार त्वचा।
- एक स्थिति में जमे हुए, गतिहीन टकटकी।
- लाल आँखें।
- गंभीर वजन घटना.
टेरपिनकोड के दुरुपयोग के परिणाम:
- ख़राब नज़र।
- हृदय रोगों का विकास.
- माइग्रेन.
- त्वचा का सड़ना.
- मिरगी के दौरे।
- मस्तिष्क कोशिकाओं की मृत्यु, मनोभ्रंश।
- मानसिक विकारों और आत्महत्या की प्रवृत्ति का विकास।
विनाशकारी शक्ति में टेरपिंकॉड कोकीन से बेहतर है। कुछ ही महीनों के उपयोग के बाद घातक परिणाम संभव है - एक व्यक्ति की अचानक श्वसन गिरफ्तारी से मृत्यु हो जाती है।
ट्रोपिकैमाइड

ट्रोपिकैमाइड - आई ड्रॉप। नेत्र रोग विशेषज्ञ इसका उपयोग आंख के फंडस की जांच करते समय करते हैं और सूजन के लिए इसे लिखते हैं।
बड़ी खुराक में, ट्रोपिकैमाइड आपको उत्साह की स्थिति में डुबो देता है और श्रवण और दृश्य मतिभ्रम को भड़काता है।
नशे के आदी लोग इसे नसों और मांसपेशियों के माध्यम से इंजेक्ट करते हैं, घोल के रूप में पीते हैं और ओपियेट्स के साथ मिलाते हैं। ट्रॉपिकैमाइड की लगातार लत सिर्फ एक महीने में विकसित हो जाती है।
ट्रैपिकैमाइड पर निर्भरता के संकेत:
- फैली हुई विद्यार्थियों।
- प्रकाश के प्रति आँखों की संवेदनशीलता में वृद्धि।
- त्वचा का रंग पीला होना.
- ध्यान भटका.
- स्मरण शक्ति की क्षति।
ट्रैपिकैमाइड के दुरुपयोग के परिणाम:
- गंभीर दृष्टि हानि.ध्यान केंद्रित करने और स्पष्टता में समस्या, सूरज की रोशनी से आंखों में दर्द, आंशिक और पूर्ण अंधापन।
- हृदय रोग।अतालता, घातक संक्रामक अन्तर्हृद्शोथ का विकास। अंतःशिरा इंजेक्शन के बाद रक्त के थक्कों की उपस्थिति।
- तंत्रिका तंत्र की समस्याएं.मांसपेशियों में ऐंठन, जलन।
- मानसिक विकार।मनोविकृति, पैनिक अटैक, सिज़ोफ्रेनिया, अवसाद, आत्महत्या।
- लीवर और किडनी के रोग.हेपेटाइटिस और यकृत का सिरोसिस, तीव्र गुर्दे की विफलता, मूत्र असंयम।
- पुरुलेंट सूजन.इंजेक्शन वाली जगह पर फोड़े निकल आते हैं, जो पूरे शरीर में संक्रमण फैलाते हैं।
खुराक से अधिक होने पर मस्तिष्क के श्वसन केंद्र का पक्षाघात, कोमा और मृत्यु हो जाती है।
ट्रामाडोल

यह एक शक्तिशाली एनाल्जेसिक है और चोट और गंभीर बीमारी के मामलों में गंभीर दर्द के लिए या निदान के दौरान दर्द को कम करने के लिए निर्धारित किया जाता है।
नशा करने वाले लोग बढ़ी हुई खुराक में गोलियाँ लेते हैं, या इंट्रामस्क्युलर और अंतःशिरा इंजेक्शन के लिए समाधान बनाते हैं। दवा जोश, आराम की भावना, सहानुभूति और लोगों की मदद करने की इच्छा पैदा करती है। हालाँकि, जब ट्रामाडोल का प्रभाव कम हो जाता है तो शांतिपूर्ण मनोदशा जल्दी ही आक्रामकता और उदासीनता का मार्ग प्रशस्त कर देती है। दवा की 2-3 खुराक के बाद, एक मजबूत लगाव दिखाई देता है।
ट्रामाडोल की लत के लक्षण:
- लाल धब्बों के साथ पीली त्वचा.
- लाल आँखें।
- लगातार प्यास लगना.
- चक्कर आना, अंतरिक्ष में अभिविन्यास के साथ कठिनाइयाँ।
- उदासीनता से उत्तेजना की ओर तेजी से बदलाव।
- प्रदर्शन में कमी.
- उनींदापन या अनिद्रा.
ट्रामाडोल के दुरुपयोग के परिणाम:
- सिरदर्द, मांसपेशियों में दर्द, जोड़ों में दर्द।
- कंपकंपी, मिर्गी.
- अतालता, क्षिप्रहृदयता, तीव्र हृदय विफलता।
- जिगर का सिरोसिस।
- मतली, उल्टी, भूख न लगना, पेट दर्द।
- पागलपन।
- आतंक के हमले।
- मनोविकृति, आक्रामक असामाजिक व्यवहार।
- हिस्टीरिया.
- अवसाद, आत्महत्या की प्रवृत्ति।
ट्रामाडोल शरीर की सभी प्रणालियों को जल्दी खराब कर देता है। नशे की लत वाला व्यक्ति 3-4 वर्ष से अधिक जीवित नहीं रह पाता। अधिक मात्रा के मामले में, रक्तचाप तेजी से गिरता है, दम घुटता है, फुफ्फुसीय सूजन होती है और सांस लेने में अचानक रुकावट आती है।
कोएक्सिल, प्रोज़ैक, ज़ोलॉफ्ट, ऑरोरेक्स

ये शक्तिशाली अवसादरोधी दवाएं हैं जिनका मानस पर लगभग समान प्रभाव पड़ता है। नशीली दवाओं के आदी लोग वापसी के लक्षणों से बचने के लिए इनका उपयोग करते हैं, और परिणामस्वरूप वे एक नई दवा के आदी हो जाते हैं।
खुराक बढ़ाने से एक स्पष्ट शामक प्रभाव मिलता है: व्यक्ति आराम करता है, खुशी और लापरवाही महसूस करता है, और वास्तविकता की भावना खो देता है।
अवसादरोधी दवाओं की लत के लक्षण:
- मूड में बदलाव, अनुचित व्यवहार।व्यसनी अक्सर बिना किसी स्पष्ट कारण के अति उत्साहित होकर हँसता या रोता रहता है।
- घबराहट और आक्रामकता.नई खुराक के बिना, नशेड़ी बहुत दुखी महसूस करता है, घबरा जाता है और शंकित हो जाता है और दूसरों पर भड़क उठता है।
- बुरा अनुभव।बेहोशी, चक्कर आना और मतली अधिक बार हो जाती है।
अवसादरोधी दवाओं के दुरुपयोग के परिणाम:
- तीव्र मनोविकृति, अनियंत्रित क्रोध।
- अत्यधिक तनाव।
- तचीकार्डिया और अतालता, हृदय विफलता।
- लगातार थकान और अनिद्रा.
- खून का थक्का बनना.
- पेट के अल्सर, गैस्ट्रिटिस, दस्त और कब्ज।
- मिर्गी का दौरा.
एंटीडिप्रेसेंट की अधिक मात्रा के परिणामस्वरूप अचानक हृदय गति रुकने या मौत के साथ सुस्ती आ जाती है।
नशीली दवाओं की लत का इलाज
पुनर्वास केंद्र "रिज़ॉल्यूशन" नशीली दवाओं की लत के लिए प्रभावी उपचार प्रदान करता है। पुनर्वास कार्यक्रम में शामिल हैं:
- हस्तक्षेप।
अधिकतर, व्यसनी अपनी समस्या से इनकार करता है और डॉक्टरों की मदद से इंकार कर देता है। इस मामले में, हमारे मनोवैज्ञानिक रोगी के घर आते हैं और रिश्तेदारों के साथ मिलकर उसे धीरे-धीरे पुनर्वास शुरू करने के लिए मनाते हैं।01 - विषहरण।
वापसी के लक्षणों के प्रभाव को खत्म करने के लिए, हम विशेष दवाओं और संतुलित आहार का उपयोग करके शरीर से विषाक्त पदार्थों को साफ करते हैं। विषहरण पुनर्प्राप्ति का पहला कदम है और शारीरिक लत से राहत प्रदान करता है।02 - अस्पताल में इलाज.
पुनर्वास के दौरान, रोगी एक आरामदायक उपनगरीय अस्पताल में रहता है। उसे अस्थायी रूप से समाज से अलग कर दिया गया है और उसका पूरा ध्यान उपचार पर केंद्रित है। अस्पताल के निवासी अपनी बीमारी का विवरण सीखते हैं और समूह और व्यक्तिगत मनोचिकित्सा सत्रों में भाग लेते हैं। वे अपनी भावनाओं का विश्लेषण और नियंत्रण करना सीखते हैं, अपने आस-पास के लोगों के साथ स्वस्थ संबंध बनाना और दवाओं के बिना तनावपूर्ण स्थितियों को हल करना सीखते हैं। मनोवैज्ञानिक रोगियों को स्वस्थ जीवन मूल्य प्राप्त करने, आत्म-सम्मान और प्रियजनों का विश्वास वापस पाने में मदद करते हैं।03 - एम्बुलेटरी उपचार.
इस स्तर पर, रोगी केंद्र के बाहर रहता है और नियमित रूप से एक मनोवैज्ञानिक के साथ कक्षाओं में भाग लेता है। विशेषज्ञ उसे समाज में संयमित जीवन अपनाने और परिवार और दोस्तों के साथ रिश्ते सुधारने में मदद करते हैं। हम पूर्व नशेड़ी की स्थिति को नियंत्रित करते हैं, ताकि हम समय रहते दोबारा होने वाली बीमारी को रोक सकें।04 - पूर्ण जीवन पर लौटें.
पूरे कार्यक्रम के दौरान, निवासी मूल्यवान पेशेवर और सामाजिक कौशल हासिल करते हैं, और पाठ्यक्रम पूरा होने पर, हम उन्हें अपने केंद्र में नियोजित कर सकते हैं। हमारे विशेषज्ञ स्नातकों को साक्षात्कार के लिए भी तैयार करते हैं यदि वे कहीं और विकास करना चाहते हैं।05
फार्मेसी की लतकिसी भी अन्य की तुलना में अधिक खतरनाक, क्योंकि दवाएँ आपके घर से पैदल दूरी पर हमेशा आसानी से उपलब्ध होती हैं। फार्मेसी ड्रग एडिक्ट्स के बीच दोबारा बीमारी का खतरा अधिक होता है। इसलिए, विफलता की स्थिति में, हमारे ग्राहक उपचार का दूसरा कोर्स निःशुल्क करा सकते हैं।
और सबसे महत्वपूर्ण बात यह है कि हमारे सभी मरीजों और उनके प्रियजनों को हमारे क्लिनिक का समर्थन करने का आजीवन अधिकार मिलता है: वे किसी भी समय मदद और सलाह के लिए हमसे संपर्क कर सकते हैं।
| कोड संपादित करें]आमतौर पर, औषधीय प्रभाव खुराक के अनुपात में बढ़ता है। सतह पर और कोशिका के अंदर दवा की सांद्रता अवशोषण, वितरण, रूपांतरण और उत्सर्जन की दर सहित कारकों पर निर्भर हो सकती है, इसलिए खुराक और औषधीय प्रभाव के बीच संबंध रैखिक (फ्लोरोटेन), हाइपरबोलिक (मॉर्फिन), परवलयिक ( सल्फोनामाइड दवाएं), सिग्मॉइडल या एस-आकार (नॉरपेनेफ्रिन)।
बार-बार दवाएँ देने से उनके प्रति शरीर की प्रतिक्रिया कम या बढ़ सकती है। दवाओं के प्रति शरीर की कम प्रतिक्रिया (हाइपोरेएक्टिविटी) को लत कहा जाता है, जो सहिष्णुता या टैचीफाइलैक्सिस के रूप में प्रकट होती है। शरीर की बढ़ी हुई प्रतिक्रिया (अतिप्रतिक्रियाशीलता) एलर्जी, संवेदीकरण और अजीबता से प्रकट होती है। दवाओं के बार-बार सेवन से विशेष स्थितियाँ विकसित हो सकती हैं - दवा पर निर्भरता, जिसे कम प्रतिक्रियाओं और संचयन के रूप में भी वर्गीकृत किया जाता है।
दवाओं के प्रशासन के प्रति शरीर की बढ़ी हुई प्रतिक्रियाएं एलर्जी प्रतिक्रियाएं हैं, जिन्हें 4 प्रकारों में विभाजित किया जा सकता है:
श्रेणी 1।दवा की अनुमेय खुराक के प्रशासन के कुछ घंटों के भीतर तत्काल प्रकार की एलर्जी प्रतिक्रिया विकसित होती है। प्रमुख भूमिका IgE द्वारा निभाई जाती है - एंटीबॉडी जो मस्तूल कोशिकाओं की सतह पर एंटीजन से बंधती हैं, जिससे उनका क्षरण होता है और हिस्टामाइन जारी होता है। पित्ती, एडिमा, एनाफिलेक्टिक शॉक आदि द्वारा प्रकट (पेनिसिलिन के कारण)।
टाइप 2.साइटोलिटिक प्रकार की प्रतिक्रियाएं, जब आईजीजी और आईजीएम एंटीबॉडी, पूरक प्रणाली को सक्रिय करते हुए, रक्त कोशिकाओं की सतह पर एंटीजन के साथ बातचीत करते हैं, जिससे उनका लसीका होता है (मिथाइलडोपा हेमोलिटिक एनीमिया, एनलगिन - एग्रानुलोसाइटोसिस का कारण बनता है)।
प्रकार 3.एक इम्यूनोकॉम्प्लेक्स प्रकार की प्रतिक्रिया, जब आईजीई एंटीबॉडी एंटीजन और पूरक के साथ कॉम्प्लेक्स बनाते हैं, जो एंडोथेलियम के साथ बातचीत करते हैं (इसे नुकसान पहुंचाते हैं)। इस मामले में, सीरम बीमारी विकसित होती है, जो बुखार, पित्ती, खुजली आदि से प्रकट होती है (सल्फोनामाइड्स के कारण)।
प्रकार 4.विलंबित प्रकार की एलर्जी प्रतिक्रियाएं जिनमें संवेदनशील टी-लिम्फोसाइट्स और मैक्रोफेज सहित सेलुलर प्रतिरक्षा तंत्र शामिल होते हैं। संपर्क जिल्द की सूजन के रूप में खुद को प्रकट करता है, उदाहरण के लिए जब त्वचा पर जलन पैदा करने वाली दवाएं लगाई जाती हैं।
बढ़ी हुई प्रतिक्रियाओं में शामिल हैं लत(ग्रीक इडियोस - अजीब; सिंक्रासिस - संलयन, मिश्रण), यानी, कुछ एंजाइमों की अपर्याप्त गतिविधि से जुड़ी छोटी खुराक में दवाएं दिए जाने पर शरीर की आनुवंशिक रूप से निर्धारित प्रतिक्रिया में वृद्धि। इस प्रकार, सीरम कोलेलिनेस्टरेज़ की वंशानुगत कमी डिटिलिन की क्रिया के 2-3 घंटे तक विस्तार से जुड़ी है।
लोग जन्मजात नशे के आदी नहीं होते, लापरवाही से भी नशे के आदी हो जाते हैं। डॉक्टरों की सलाह को नजरअंदाज करके, लोग कुछ ही हफ्तों में मादक द्रव्यों का सेवन करने वाले बन सकते हैं - एक ऐसा समय जिसके दौरान कुछ दवाओं के प्रति उनका गहरा लगाव विकसित हो सकता है।
सर्वोत्तम वीडियो:
किसी दवा की लत का क्या मतलब है, इसे क्या कहते हैं?
दवाओं के प्रति अनुकूलन एक ऐसी घटना है जो औषधीय पदार्थों और जहरों के शरीर पर आवर्ती प्रभावों के प्रभाव में कमी से प्रकट होती है। यह किसी व्यक्ति या जानवर के बाहरी उत्तेजनाओं के प्रति सामान्य जैविक अनुकूलन के मामलों में से एक है। यह घटना व्यक्तिगत कोशिकाओं या अंगों में होती है। यह सब विभिन्न प्रकार की औषधि चिकित्सा से हो सकता है।
यदि कोई व्यक्ति जानबूझकर उनका दुरुपयोग करते हुए अपने शरीर को रासायनिक, जैविक और औषधीय दवाओं के संपर्क में लाता है जो मादक दवाओं की सूची में शामिल नहीं हैं, तो इस घटना को मादक द्रव्यों का सेवन कहा जाता है। केंद्रीय तंत्रिका तंत्र, व्यक्तिगत परिवर्तन और सामाजिक जीवन पर मादक द्रव्यों के सेवन का प्रभाव नशीली दवाओं की लत के समान ही होता है। अंतर सामाजिक-कानूनी कारक और चिकित्सीय लक्षणों में निहित है।
नशीली दवाओं पर निर्भरता एक प्रकार का मादक द्रव्य दुरुपयोग है। यह शामक और नींद की गोलियों के दुरुपयोग से निर्धारित होता है। मादक द्रव्यों के सेवन का निदान करना बहुत कठिन है, क्योंकि यह पूरे शरीर की कार्यप्रणाली में कई विकृतियों के समान है।
कौन सी दवाएं लत लगाने वाली होती हैं

कई बीमारियों को दवाओं के सेवन से दूर किया जा सकता है, जो व्यापक रूप से उपलब्ध हैं और फार्मेसियों में मुफ्त उपलब्ध हैं। अक्सर एक व्यक्ति दवाओं की संरचना और इस तथ्य के बारे में सोचे बिना कि कई दवाएं नशे की लत होती हैं, अपने लिए उपचार का एक कोर्स लिखता है। नशीली दवाओं की लत और गैर-नशीली लत है। दूसरा प्रकार अधिक सामान्य है। नशे की लत वाली दवाओं को कई समूहों में बांटा गया है:
- जुलाब - जब वजन कम करने के उद्देश्य से उपयोग किया जाता है - गुट्टालैक्स, पिकोबैक्स और अन्य परेशान करने वाले जुलाब।
- नाक की बूंदें - जब उपयोग किया जाता है, तो दवा-प्रेरित वासोमोटर राइनाइटिस होता है - नेफथिज़िन, गैलाज़ोलिन, ओट्रिविन और अन्य वैसोकॉन्स्ट्रिक्टर दवाएं।
- एंटीथिस्टेमाइंस - उनमें से लगभग सभी, जिनमें से सबसे आम में से एक सुप्रास्टिन है।
- ट्रैंक्विलाइज़र, नींद की गोलियाँ और अवसादरोधी - बेंजोडायजेपाइन, डायजेपाम, लोराज़ेपम, अल्प्राजोलम।
- एनाल्जेसिक - उदाहरण के लिए, नूरोफेन, स्पाज़मालगॉन, ट्रामाडोल।
- एंटीट्यूसिव्स - कोडीन, कॉडरपाइन।
दवाओं की आदत डालने का समय

दवाओं की लत धीमी और तेज़ होती है। पहला प्रकार तब होता है जब बार्बिटुरेट्स, जुलाब, एनाल्जेसिक, एंटीहाइपरटेन्सिव ड्रग्स, फेनामाइन और कई अन्य घटकों का उपयोग किया जाता है। यह समान उपचार प्रभाव प्राप्त करने के लिए दवाओं की खुराक बढ़ाने के कारण होता है।
तेजी से लत (टैचीफाइलैक्सिस) उन दवाओं के उपयोग से होती है जिनमें सेरोटोनिन, कैटेकोलामाइन, हिस्टामाइन, ऑक्सीटोसिन, वैसोप्रेसिन और एंजियोटेंसिन होते हैं। क्षारीय रक्त भंडार में कमी, रिसेप्टर डिसेन्सिटाइजेशन और नॉरपेनेफ्रिन भंडार में कमी के आधार पर तेजी से लत विकसित होती है।
यदि आपको "नशे की लत वाली दवाएं" लेख उपयोगी लगा, तो बेझिझक लिंक साझा करें। इस सरल उपाय से आप किसी की जान बचा सकते हैं।
दवाओं के दुष्प्रभाव- गैर-प्रणालीगत चक्कर आने के सबसे आम कारणों में से एक। लेकिन यह कारण उन रोगियों में शायद ही कभी देखा जाता है जो न्यूरोलॉजिस्ट या ओटोलरींगोलॉजिस्ट से परामर्श लेते हैं।
एक नियम के रूप में, यदि चक्कर आनाएक नई दवा लिखने या पहले ली गई दवा की खुराक बढ़ाने के बाद होता है, कोई नैदानिक कठिनाइयाँ नहीं होती हैं।
इस नियम का अपवाद द्विपक्षीय है वेस्टिबुलर डिसफंक्शनओटोटॉक्सिक दवाएं लेने के परिणामस्वरूप, जिसका निदान कभी-कभी रोगी की संतुलन समस्याएं शुरू होने के कई वर्षों बाद होता है। दवा-प्रेरित चक्कर आना एपिसोडिक और उतार-चढ़ाव वाला हो सकता है, जो इसके प्रशासन के समय और फार्माकोकाइनेटिक्स के आधार पर रक्त में दवा की एकाग्रता में उतार-चढ़ाव को दर्शाता है।
दूसरी ओर, ध्यान केंद्रित करने पर चक्कर आना लंबे समय तक बना रह सकता है दवाईयदि मस्तिष्क या आंतरिक कान की संरचनाओं को विषाक्त क्षति होती है, तो रक्त में इसका स्तर उच्च और स्थिर भी बना रहता है। हालाँकि अध्याय बार-बार होने वाले चक्कर पर केंद्रित है, यह खंड सभी प्रकार के दवा-प्रेरित चक्कर को कवर करेगा। चक्कर आने के कारण के तंत्र के आधार पर, सभी दवाओं को कई समूहों में विभाजित किया जा सकता है।
दवाएं जो चक्कर आना और संतुलन संबंधी समस्याएं पैदा करती हैं:
1. चक्कर आने के कारण के रूप में बेहोशी:
- ट्रैंक्विलाइज़र: डायजेपाम, अल्प्राजोलम
- बार्बिट्यूरेट्स: फेनोबार्बिटल
- एलिफैटिक फेनोथियाज़िन: क्लोरप्रोमेज़िन
2. चक्कर आने के कारण के रूप में वेस्टिबुलर फ़ंक्शन का अवसाद:
- एंटीहिस्टामाइन: डिमेनहाइड्रिनेट, प्रोमेथाज़िन
- बेंज़ोडायजेपाइन: डायजेपाम, लॉराज़ेपम
- एंटीकोलिनर्जिक दवाएं: स्कोपोलामाइन
3. चक्कर आने के कारण के रूप में ओटोटॉक्सिसिटी:
- एमिनोग्लाइकोसाइड्स: जेंटामाइसिन, स्ट्रेप्टोमाइसिन
- ग्लाइकोपेप्टाइड एंटीबायोटिक्स: वैनकोमाइसिन
- अल्काइलेटिंग एजेंट: सिस्प्लैटिन
- लूप डाइयुरेटिक्स (ओटोटॉक्सिक प्रभाव प्रतिवर्ती है): फ़्यूरोसेमाइड, एथैक्रिनिक एसिड
- एनएसएआईडी (ओटोटॉक्सिक प्रभाव प्रतिवर्ती है): एसिटाइलसैलिसिलिक एसिड, इबुप्रोफेन
- मलेरिया-रोधी दवाएं (ओटोटॉक्सिक प्रभाव प्रतिवर्ती है): क्विनिडाइन
4. चक्कर आने के कारण सेरिबैलम को विषाक्त क्षति:
- मिरगीरोधी दवाएं: कार्बामाज़ेपाइन, फ़िनाइटोइन, फ़ेनोबार्बिटल
- बेंज़ोडायजेपाइन: डायजेपाम, क्लोनाज़ेपम
- अकार्बनिक लवण: लिथियम तैयारी
5. चक्कर आने के कारण के रूप में ऑर्थोस्टेटिक हाइपोटेंशन:
- मूत्रवर्धक: फ़्यूरोसेमाइड
- वासोडिलेटर्स: नाइट्रोग्लिसरीन, आइसोसोरबाइड डिनिट्रेट
- एड्रीनर्जिक ब्लॉकर्स: प्रोप्रानोलोल, मेटोप्रोलोल - ए-एड्रीनर्जिक ब्लॉकर्स: प्राज़ोसिन
- कैल्शियम चैनल ब्लॉकर्स: निफ़ेडिपिन
- एंजियोटेंसिन-परिवर्तित एंजाइम अवरोधक: कैप्टोप्रिल, एनालाप्रिल
- ट्राइसाइक्लिक एंटीडिप्रेसेंट्स: एमिट्रिप्टिलाइन
- एलिफैटिक फेनोथियाज़िन: क्लोरप्रोमेज़िन
- डोपामिनर्जिक एजेंट: लेवोडोपा
- मोनोमाइन ऑक्सीडेज अवरोधक: ट्रानिलसिप्रोमाइन
6. चक्कर आने के कारण के रूप में हाइपोग्लाइसीमिया:
- मधुमेह विरोधी दवाएं: इंसुलिन, सल्फोनील्यूरिया डेरिवेटिव
- एड्रीनर्जिक ब्लॉकर्स: प्रोप्रानोलोल
- मोनोमाइन ऑक्सीडेज अवरोधक: ट्रानिलसिप्रोमाइन
7. कॉलिंग तंत्र अज्ञात:
- मलेरिया रोधी: मेफ्लोक्वीन
- फ़्लोरोक्विनोलोन और कई अन्य: ओफ़्लॉक्सासिन, आदि।
चक्कर आने का कारण दवाओं से बेहोश करना
आवेदन एन्ज़ोदिअज़ेपिनेसऔर अन्य दवाएं जिनका शामक प्रभाव होता है, बुजुर्गों में गिरने और कूल्हे के फ्रैक्चर के लिए एक महत्वपूर्ण जोखिम कारक हैं। ये दवाएं कई कारणों से चक्कर और अस्थिरता का कारण बनती हैं। उनींदापन और एकाग्रता में कमी से कॉर्टिकल स्तर पर स्थानिक अभिविन्यास में व्यवधान होता है; वेस्टिबुलर फ़ंक्शन का सहवर्ती निषेध भूलभुलैया और वेस्टिबुलर नाभिक में सिग्नल प्रोसेसिंग को धीमा कर देता है; इसके अलावा, शरीर की स्थिति में अप्रत्याशित परिवर्तनों के प्रति आसन संबंधी सजगता बाधित होती है।
उच्च खुराक में, दवाएं अनुमस्तिष्क कार्यों के अवसाद का कारण भी बन सकती हैं।
चक्कर आने के कारण के रूप में दवाओं द्वारा वेस्टिबुलर फ़ंक्शन का दमन
हालाँकि ऐसा लगता है असत्यवत, लेकिन प्रणालीगत चक्कर का इलाज करने के लिए उपयोग की जाने वाली दवाएं गैर-प्रणालीगत चक्कर का कारण बन सकती हैं। तथ्य यह है कि वेस्टिबुलोलिटिक दवाएं समग्र रूप से वेस्टिबुलर प्रणाली को बाधित करती हैं, स्थानिक अभिविन्यास, वेस्टिबुलो-ओकुलर रिफ्लेक्स के कामकाज और संतुलन बनाए रखने के लिए आवश्यक रोग संबंधी और शारीरिक संकेतों को दबा देती हैं।
केंद्रीय के बाद से मुआवज़ावेस्टिबुलर फ़ंक्शन के एकतरफा नुकसान के बाद, घायल पक्ष पर वेस्टिबुलर नाभिक में न्यूरोनल गतिविधि के सामान्यीकरण और अप्रभावित पक्ष से अभिवाही प्रवाह पर निर्भर करता है, यह आश्चर्य की बात नहीं है कि वेस्टिबुलोलिटिक दवाएं 1-2 दिनों से अधिक समय तक लेने पर रिकवरी में देरी कर सकती हैं। इसके अलावा, वेस्टिबुलर कार्यों को दबाने वाली सभी दवाओं में शामक प्रभाव भी होता है, जो स्वयं चक्कर आने का कारण बन सकता है।
इस तरह, वेस्टिबुलोलिटिक एजेंटतीव्र वेस्टिबुलर पैथोलॉजी या मोशन सिकनेस वाले रोगियों में एक छोटे कोर्स के लिए इसका उपयोग किया जाना चाहिए।
चक्कर आने के कारण के रूप में दवाओं की ओटोटॉक्सिसिटी
एमिनोग्लीकोसाइड्स(जेंटामाइसिन, आदि) वेस्टिबुलर संवेदी उपकला को अपरिवर्तनीय क्षति पहुंचा सकता है, खासकर गुर्दे की विफलता में। द्विपक्षीय वेस्टिबुलर अपर्याप्तता विकसित होने से सिर हिलाने और अस्थिरता के दौरान ऑसिलोप्सिया होता है, जो अंधेरे में बढ़ जाता है। एमिनोग्लाइकोसाइड ओटोटॉक्सिसिटी के एक विशिष्ट मामले में, सेप्सिस के गहन उपचार के बाद लक्षण दिखाई देते हैं।
इस बात पे ध्यान दिया जाना चाहिए कि जेंटामाइसिन, सबसे अधिक इस्तेमाल की जाने वाली ओटोटॉक्सिक दवा, सुनने की क्षमता पर न्यूनतम प्रभाव डालती है, इसलिए रोगियों को स्पष्ट रूप से सुनने की हानि नहीं हो सकती है। वर्तमान में, ग्राम-नकारात्मक वनस्पतियों के कारण होने वाले कई संक्रमणों को एमिनोग्लाइकोसाइड्स के उपयोग के बिना ठीक किया जा सकता है, जिससे आशा मिलती है कि भविष्य में आईट्रोजेनिक लगातार वेस्टिबुलर डिसफंक्शन की घटनाओं में कमी आएगी।
चक्कर आने के कारण के रूप में दवाओं द्वारा सेरिबैलम को विषाक्त क्षति
अनुमस्तिष्क शिथिलताएक नकारात्मक रोमबर्ग परीक्षण के साथ चक्कर आना, संतुलन विकार, गतिभंग के संयोजन के साथ बहुत संभावना है (आंखें बंद करने पर अस्थिरता में उल्लेखनीय वृद्धि नहीं होती है)। अनुमस्तिष्क विषाक्तता आमतौर पर सूक्ष्म रूप से विकसित होती है, जो पहले टकटकी-प्रेरित निस्टागमस के साथ प्रकट होती है और फिर द्विपक्षीय अंग गतिभंग और अनुमस्तिष्क डिसरथ्रिया के साथ प्रकट होती है। अक्सर, ऐसे परिवर्तन लिथियम दवाओं, ट्रैंक्विलाइज़र और एंटीपीलेप्टिक दवाओं जैसे फ़िनाइटोइन, कार्बामाज़ेपाइन और लैमोट्रिगिन के साथ-साथ कैंसर रोधी दवा साइटाराबिन के कारण होते हैं।
दुर्लभ मामलों में अनुमस्तिष्क शिथिलतादवा बंद करने के बाद भी बनी रहती है, विशेषकर लिथियम, फ़िनाइटोइन और साइटाराबिन के नशे के बाद।
चक्कर आने के कारण के रूप में दवाओं से ऑर्थोस्टेटिक हाइपोटेंशन
बुजुर्ग रोगियों में, दवाएं, विशेष रूप से उच्चरक्तचापरोधी दवाएं, ऑर्थोस्टेटिक हाइपोटेंशन की शुरुआत या बिगड़ने का सबसे आम कारण हैं। इसलिए, न केवल लेटते और बैठते समय, बल्कि खड़े होने की स्थिति में भी उनका रक्तचाप मापना आवश्यक है।
चक्कर आने के कारण के रूप में दवाओं से हाइपोग्लाइसीमिया
अविरल हाइपोग्लाइसीमियायह शायद ही कभी देखा जाता है, लेकिन यह अक्सर इंसुलिन या मौखिक हाइपोग्लाइसेमिक दवाएं लेने वाले मधुमेह मेलिटस वाले व्यक्तियों में होता है। चक्कर आना शायद ही हाइपोग्लाइसीमिया की एकमात्र अभिव्यक्ति है; यह आमतौर पर भूख, पसीना, कंपकंपी, एकाग्रता में कमी, चिड़चिड़ापन, आंदोलन या कमजोरी और भ्रम की भावना के साथ जुड़ा होता है। गंभीर मामलों में, कोमा विकसित हो सकता है। रक्त में ग्लूकोज की सांद्रता (70 मिलीग्राम/डीएल से कम) निर्धारित करके निदान की पुष्टि की जाती है। ग्लूकोज देने से लक्षणों से तुरंत राहत मिलती है।