Supraspinatus: optimāla mehānika. Plecu locītavas supraspinatus muskuļa tendinīta ārstēšana
Dažu funkcionālo un anatomisko īpatnību dēļ pleca supraspinatus muskuļa bojājumi attīstās gandrīz pusē no visiem traumu gadījumiem. Savlaicīga diagnostika un adekvāta ārstēšana ļauj saglabāt pleca funkcionālo stāvokli, kā arī samazināt rehabilitācijas perioda ilgumu.
Strukturālās iezīmes
Pleca locītavai ir apaļa forma, kas ļauj kustēties augšējai ekstremitātei 3 dažādās plaknēs. Šai formai nepieciešama papildu stabilizācija, lai novērstu dislokāciju. Dažas struktūras nodrošina izturību un stabilitāti, tāpēc tās sauc par anatomisko aproci. Tie ietver pleca rotācijas (rotatoru), subscapular, infraspinatus un supraspinatus muskuļus. Cīpslas bojājumi (tās ir spēcīgas šķiedras, kas piestiprinātas pie kaula pamatnes) notiek noteiktos apstākļos, ko pavada ievērojama spēka ietekme. Tas bieži vien vienlaikus izraisa vienas vai vairāku anatomiskās aproces komponentu integritātes pārkāpumu.
Patoģenēze
Skeleta-muskuļu sistēmas struktūru, ieskaitot aproci, izmaiņu attīstības patoģenēze sastāv no 2 mehānismu ieviešanas:
- Būtisks spēks, kas iedarbojas uz plecu, kā rezultātā uz manšetes konstrukcijām tiek izdarīts spiediens ar pleca kaula galvu.
- Struktūru šķiedru izturības samazināšanās, kas galvenokārt ietekmē cīpslu. Šajā gadījumā bojājumi var attīstīties uz parasto slodžu fona.
Attīstības mehānisma noskaidrošana, kuras ieviešanas dēļ rodas pleca locītavas supraspinatus muskuļa bojājumi, ļauj izvēlēties visefektīvāko terapeitisko taktiku nākotnē.
Provocējoši faktori
Būtiska spēka ietekme uz plecu var būt dažādās situācijās, kas ietver kritienus uz izstieptu roku, pārmērīgu izstiepšanu un sitienus. Šķiedru stiprības samazināšanās ir patoloģisko procesu attīstības rezultāts:
- Deģeneratīvi-distrofiska patoloģija, kas ir skrimšļa struktūru nepietiekama uztura rezultāts ar sekojošu iznīcināšanu.
- Iekaisuma stāvokļi - audu bojājumi rodas infekcioza, autoimūna (savu audu antivielu parādīšanās, kas bojā balsta un kustību aparāta struktūras) procesa attīstība.
- Iedzimtas ķermeņa saistaudu struktūru īpašību izmaiņas, kurām ir ģenētiski iedzimta izcelsme.
Lai izvēlētos preventīvos pasākumus nākotnē, ir jānoskaidro galvenais cēlonis, kas izraisīja izmaiņas struktūrās, jo īpaši supraspinatus muskulī.
Klasifikācija
 Pleca locītavas supraspinatus muskuļa cīpslas traumu klasificē pēc vairākiem kritērijiem, kas tiek noskaidroti diagnostikas procesā. Atkarībā no izmaiņu pakāpes ir:
Pleca locītavas supraspinatus muskuļa cīpslas traumu klasificē pēc vairākiem kritērijiem, kas tiek noskaidroti diagnostikas procesā. Atkarībā no izmaiņu pakāpes ir:
- Daļējs supraspinatus cīpslas bojājums ir vieglāka traumas forma, kurā tiek saglabāta kopējā struktūra un forma. Ir atsevišķu šķiedru plīsums, palielinās cīpslas kopējais garums, tāpēc šo bojājumu sauc arī par supraspinatus muskuļa cīpslas sastiepumu jeb intratendinozu bojājumu.
- Pilnīgs cīpslas plīsums parasti ir augšdelma kaula apakšējā tuberkula rajonā, ko papildina formas un funkcijas pārkāpums.
- Kombinētas izmaiņas, kurās tiek ietekmēta locītavas kapsula.
Saskaņā ar galveno izmaiņu mehānismu un provocējošu cēloņsakarību grupu (patoģenētiskie un etioloģiskie kritēriji) izšķir 2 izmaiņu formas:
- Pleca supraspinatus muskuļa cīpslas deģeneratīvs bojājums ir integritātes pārkāpums, kas vairumā gadījumu ir saistaudu struktūru nepietiekama uztura rezultāts.
- iekaisuma izmaiņas.
- Pēctraumatisks integritātes pārkāpums, kas rodas uz nemainīgu struktūru fona.
Ir arī 3 patoloģiskā stāvokļa smaguma pakāpes. Manšetes struktūru izmaiņu sadalījums ļauj ortopēdam-traumatologam izvēlēties optimālo terapeitisko taktiku un tai sekojošo rehabilitāciju.
Simptomi
Izmaiņu klīniskajā attēlā ir vairākas diezgan raksturīgas izpausmes:
- Sāpes plecu zonā, kuru intensitāte ir atkarīga no izmaiņu smaguma pakāpes. Pēc traumas sāpes ir akūtas, patoloģiska procesa (iekaisuma un deģeneratīvi-distrofiskā procesa) attīstības gadījumā attīstās un pastiprinās pakāpeniski.
- Aktīvo kustību ierobežojums - pacientam ir grūti izņemt roku, tas ir īpaši pamanāms, kad roka ir nolaupīta par 60 °.
- Iekaisuma reakcijas pazīmju parādīšanās, kas ietver audu apsārtumu palielinātas asins plūsmas dēļ, pietūkumu ar šķidrās asins daļas izdalīšanos starpšūnu vielā, kā arī sāpes, kas saistītas ar tiešu jutīgu nervu galu kairinājumu.
Vairāku manšetes struktūru integritātes izmaiņu pazīmju parādīšanās būtiski samazina cilvēka dzīves kvalitāti un ir pamats saziņai ar atbilstošo medicīnas speciālistu.
Diagnostika
Lielākajai daļai izmaiņu muskuļu un skeleta sistēmas struktūrās ir līdzīgi klīniskie simptomi. Tāpēc, izmantojot diagnostikas metodes, tiek veikta ticama etioloģijas noskaidrošana, izmaiņu pakāpe.
Mūsdienu pētījumu metodes ietver muskuļu un skeleta sistēmas struktūru vizualizāciju, izmantojot rentgenogrāfiju vai fluoroskopiju, endoskopiskās metodes (artroskopiju), tomogrāfiju (metodes ar augstu attēlveidošanas separācijas jaudu), ultraskaņas izmeklēšanu. Lai noteiktu slimības cēloni, kā arī noteiktu funkcionālo izmaiņu smagumu, tiek noteikti laboratorijas testi.
Ārstēšana
 Parasti medicīnas speciālisti neatkarīgi no izmaiņu cēloņa un rakstura nosaka radikālu ārstēšanu, ieskaitot ķirurģiskas manipulācijas. Specializētajās klīnikās pārsvarā tiek veiktas artroskopiskās operācijas, jo tās veikšanu pavada minimāli audu bojājumi (lai piekļūtu iekšējām struktūrām, tiek ievietota speciāla caurule ar gaismas avotu, kameru un mikromanipulatoriem).
Parasti medicīnas speciālisti neatkarīgi no izmaiņu cēloņa un rakstura nosaka radikālu ārstēšanu, ieskaitot ķirurģiskas manipulācijas. Specializētajās klīnikās pārsvarā tiek veiktas artroskopiskās operācijas, jo tās veikšanu pavada minimāli audu bojājumi (lai piekļūtu iekšējām struktūrām, tiek ievietota speciāla caurule ar gaismas avotu, kameru un mikromanipulatoriem).
Nepilnīga pārrāvuma gadījumā var noteikt konservatīvu ārstēšanu, izmantojot NPL, hondroprotektorus, vitamīnus, fizioterapiju (ultrafonoforēzi ar zālēm, magnetoterapiju). Arvien biežāk kā daļa no konservatīvas taktikas tiek izmantota trombocītu ievadīšana locītavā, kas satur vielas, kas stimulē audu atjaunošanos.
Rehabilitācija
Plecu funkciju galīgā atjaunošana iespējama rehabilitācijas laikā. Tas ietver īpašus vingrinājumus, kuros notiek pakāpeniska konstrukciju pielāgošana slodzēm. Pasākumu ilgums svārstās no vairākiem mēnešiem līdz sešiem mēnešiem.

Sāpes plecos ir problēma, kas regulāri satrauc tūkstošiem cilvēku visā planētas. Diskomfortam plecu un roku zonā var būt vairāki iemesli, viens no tiem ir supraspinatus tendinīts. Supraspinatus muskulis nolaupa roku uz sāniem, un tā iekaisums padara treniņu nepanesamu.
Tendinīts ir iekaisuma slimība, kas ietekmē cīpslas. Patoloģija provocē sāpes un var izraisīt nopietnas komplikācijas, tāpēc ārsti iesaka vērsties pie speciālista pie pirmajām tendinīta pazīmēm. Savlaicīga ārstēšana palīdzēs uzlabot dzīves kvalitāti un novērst slimības pāreju uz hronisku formu.
Supraspinatus tendinīts
Pleca supraspinatus muskuļa cīpslas tendinīts ir sportistu slimība, jo patoloģija notiek ar pastāvīgām un lielām slodzēm. Bet medicīnā ir arī supraspinatus muskuļa tendinīta gadījumi cilvēkiem, kuri praktiski nesporto, un tas ir saprotams.
Parasti šāds pacients piekopj pasīvu dzīvesveidu, nevingro, kā rezultātā viņam ir vāji muskuļi. Kādu dienu viņš pēkšņi nolemj nodarboties ar sportu, veselību vai izklaidi, taču neņem vērā savu fizisko stāvokli. Pārmērīgs stress var izraisīt cīpslu traumu un iekaisumu.
Pleca locītavas supraspinatus muskuļa tendinītu var izraisīt arī šādi apstākļi:
- traumas;
- pārmērīga fiziskā slodze;
- monotons smags darbs;
- reimatisms;
- vietējās infekcijas.
Supraspinatus un subscapularis muskuļu tendinīts
Pleca supraspinatus muskuļa tendinīts, ja nav savlaicīgas ārstēšanas, var pāriet uz subscapularis muskuļu, kas pasliktina pacienta stāvokli. Parasti tas notiek, ja pacients ignorē sāpes, nedodas pie ārsta un turpina sistemātiski noslogot sāpošo plecu.
Supraspinatus un subscapularis muskuļu tendinītu pavada šādi simptomi:
- sāpes, kas rodas fiziskas slodzes laikā, miera stāvoklī, tās var nebūt jūtamas;
- skarto muskuļu cīpslu zonā tiek novērota tūska;
- ar aktīvām kustībām ir dzirdama gurkstēšana;
- palpējot iekaisušo muskuļu, jūtamas sāpes.
Ja iekaisuma cēlonis ir infekcija, tad simptomi ir izteiktāki. Skartais muskulis ir sarkans, karsts, sāpīgs. Pacienta vispārējais stāvoklis ir slikts, viņu uztrauc vājums un augsta temperatūra. Šis stāvoklis var būt ļoti bīstams dzīvībai, ja infekcija izraisa sepsi.
Calcific supraspinatus tendinīts
Supraspinatus cīpslas pārkaļķojošais tendinīts ir slimības veids, kurā cīpslas un muskuļu apvidū nogulsnējas pārkaļķošanās ar turpmāku iekaisumu. Kalcifiskais tendinīts var būt reaktīvs un deģeneratīvs.
Deģeneratīva ir saistīta ar palielinātu slodzi uz locītavu, cīpslu nodilumu, audu nepietiekamu uzturu. Šajā gadījumā cīpslā rodas mikroplīsumi, kuriem nav laika dziedēt, un tajās nogulsnējas kalcijs. Precīzs reaktīvās pārkaļķošanās cēlonis nav noskaidrots, taču ir zināms, ka ar šo slimības formu pārkaļķošanās var izzust pašas no sevis.
Supraspinatus tendinīta ārstēšana
Plecu locītavas supraspinatus muskuļa cīpslas tendinīts prasa obligātu un savlaicīgu ārstēšanu. Ja pacients treniņa laikā ignorē sāpes un turpina noslogot sāpošo plecu, slimība drīz kļūs hroniska.
Hronisku supraspinatus muskuļa cīpslas tendinītu ir grūti izārstēt, patoloģija traucēs ar pastāvīgiem recidīviem un padarīs jebkuru slodzi nepanesamu.
Diagnosticēt supraspinatus tendinītu parasti nav grūti, pietiek ar to, ka ārsts veic ārēju pārbaudi un uzklausa pacienta sūdzības, lai noteiktu pareizu diagnozi. Smagos gadījumos un kalcifikācijas gadījumā var būt nepieciešama ultraskaņa.
Ar savlaicīgu ārsta apmeklējumu pleca tendinīts tiek ārstēts konservatīvi. Pirmkārt, ārsts aizliedz noslogot sāpošo plecu, treniņi uz ārstēšanas laiku ir pilnībā jāpārtrauc. Pleca nostiprināšanai var ieteikt valkāt ortozi vai elastīgo saiti.
Sāpju un iekaisuma mazināšanai tiek noteikti nehormonālie pretiekaisuma līdzekļi. Tos lieto tablešu veidā un ārēji ziežu un želeju veidā, šādu līdzekļu piemēri ir Ibuprofēns, Nimesulīds, Diklofenaks. Šie līdzekļi mazina sāpes un mazina iekaisumu skartajā muskulī. Smagākos gadījumos tiek nozīmēti hormonālie līdzekļi, piemēram, kortizons.
Tāpat pacientiem tiek parādīta fizioterapija, piemēram, elektroforēze, magnetoterapija, speciālie fizioterapijas vingrinājumi un profesionāla masāža. Visas procedūras katram pacientam tiek noteiktas individuāli, atkarībā no slimības stadijas.
Ja konservatīvā ārstēšana neizdodas vai supraspinatus tendinīts ir progresējis, var ieteikt ķirurģisku ārstēšanu. Ārsts noņems kalcifikāciju, izmantojot artroskopiju, kas paātrinās atveseļošanos.
Avots: http://sustavof.ru/tendinit/tendinit-nadostnoj-myshtsy.html
Pleca locītavas tendinīts - diagnoze un rašanās priekšnoteikumi!
Plecu locītava ir viena no lielākajām kustīgajām kaulu locītavām cilvēka ķermenī. Viņš spēj veikt dažādas kustības. Tāpēc sāpes, kas tajā parādās, var ļoti ietekmēt cilvēka dzīves kvalitāti. Viens no biežākajiem sāpju cēloņiem pleca locītavā ir tendinīts.
Plecu locītavas tendinīts
Kas ir plecu tendinīts?
Plecu locītavas tendinīts ir šīs mobilās kaulu locītavas cīpslu iekaisums. Apmēram 2% cilvēku ar šo slimību saskaras vismaz vienu reizi savā dzīvē.
Cīpslu iekaisums – tendinīts
Cīpslas ir blīvi saistaudu pavedieni, kas paredzēti, lai savienotu muskuļus ar kaulu virsmām.
Pleca locītavu veido divu kaulu daļas:
- lāpstiņas locītavas dobums;
- augšdelma kaula galva.
Plecu anatomija
Kaulu vietas, kas vērstas pret locītavu, ir pārklātas ar skrimšļiem. Galva ir daudz lielāka nekā lāpstiņas locītavas virsmas laukums. Šīs anatomiskās īpatnības dēļ piecu muskuļu cīpslas, kas veido muskuļu kapsulu, ir pakļautas lielam slodzei. Šis fakts izskaidro, kāpēc sāpes plecos bieži izraisa tendinīts.
Īpaši bieži iekaisums rodas palielinātas slodzes dēļ pleca locītavā. Bet var būt arī citi iemesli.
Plecu tendinīta izcelsme
Iekaisums un sāpes tendinīta gadījumā
Iekaisuma procesu cīpslās nosaka dažādi faktori, taču primārā loma ir lielai fiziskai slodzei. Intensīva un ilgstoša muskuļu kontrakcija izraisa spēcīgu spriedzi, nelielu plīsumu un iekaisumu cīpslā.
Smagas fiziskās slodzes dēļ pleca locītavas tendinīts bieži tiek konstatēts sportistiem, gleznotājiem, dārzniekiem, kustinātājiem utt. Ar vecumu saistīts elastības zudums jebkura dzimuma personām un hormonālās izmaiņas sievietes ķermenī menopauzes laikā tikai palielina risku cīpslu iekaisums.
Liela slodze uz locītavu var izraisīt iekaisumu
Piezīme! Saistības ar endokrīnās sistēmas pārstrukturēšanu dēļ tendinīts ir biežāk sastopams sievietēm.
Tendinīts sievietēm nav nekas neparasts.
Bet cīpslu iekaisumam ir vairāki citi cēloņi:
- ilgstoša rokas fiksācija traumas dēļ, piemēram, ilgstoši lietojot ģipsi;
- locītavu patoloģijas, piemēram, psoriātiskais artrīts vai podagra;
- imūnsistēmas pavājināšanās glikokortikosteroīdu zāļu lietošanas, ķīmijterapijas, kaulu smadzeņu transplantācijas uc rezultātā;
- endokrīnās sistēmas traucējumi (cukura diabēts un vairogdziedzera disfunkcija);
- sistēmiskā sarkanā vilkēde un citas autoimūnas patoloģijas;
- infekcijas, kas iekļūst locītavas iekšpusē un izplatās uz cīpslu dzīslām, piemēram, gonoreja, borelioze, streptokoks;
- locītavu traumas, galvenokārt ar to nepareizu ārstēšanu;
- kakla osteohondroze;
- mugurkaula izliekums un stājas pārkāpums;
- stresa ietekme, kas izraisa muskuļu spazmu, kas palielina cīpslas intensitāti;
- zāļu alerģija;
- iedzimtas muskuļu un skeleta sistēmas slimības.
Jebkurš no šiem cēloņiem noved pie galvenās tendinīta izpausmes - sāpēm.
Sāpes un iekaisums var rasties dažādu iemeslu dēļ.
Iekaisuma procesa simptomi pleca cīpslās
Plecu locītavas tendinīts izpaužas ar dažādiem simptomiem:
- sāpju sindroms;
- ierobežota kustība;
- ādas apsārtums, drudzis un pietūkums iekaisuma vietā.
Pirmās divas pazīmes ir galvenās.
Sāpīgums un ierobežotas kustības ir galvenie simptomi
Sāpīgumam ar cīpslu iekaisumu ir vairākas īpašības.
- Tam ir šaujošs vai blāvs, sāpošs raksturs.
- Nereti tas cilvēku moka nakts miega laikā, kas var izraisīt pat bezmiegu.
- Tas ir lokalizēts galvenokārt locītavu zonā. Reti var novērot tā izplatīšanos līdz elkonim.
- Parasti izzūd un pat pilnībā izzūd miera stāvoklī.
Sāpju sajūtu lokalizācija un parādīšanās tikai kustību laikā ir viena no pazīmēm, kas jau fiziskās apskates stadijā palīdz veikt tendinīta un artrīta diferenciāldiagnozi.
Sāpju sindroms ir otrā obligātā simptoma - motora ierobežojuma - parādīšanās cēlonis. Cilvēkam ir grūti veikt vienkāršas kustības: izķemmēt matus, atlikt roku atpakaļ vai pacelt tos utt. Tajā pašā laikā iekaisuma procesa pašā sākumā sāpju dēļ ir ierobežotas tikai aktīvās kustības, tas ir, , kuras veicis pats pacients.
Sāp kustināt roku un sāp plecs - ir iemesls steidzamai vizītei pie ārsta
Piezīme! Kustību ierobežošana bez terapijas bieži kļūst hroniska. Progresīvos slimības gadījumos pacients var pacelt roku tikai par 90 grādiem.
Motora aktivitātes izmaiņu raksturs ir atkarīgs no tendinīta veida.
Pleca cīpslas iekaisuma veidi
Plecu locītavas tendinīts ir kolektīvs nosaukums. Ortopēda un traumatologa praksē biežāk sastopams cīpslu iekaisums lāpstiņas-pleca locītavas rajonā, kas norādīts tabulā.
| pārkaļķošanās | atšķiras ar kalcija nogulsnēm; deģeneratīvā formā kalcija sāļi tiek nogulsnēti cīpslas bojājumu vietās; reparatīvā tipa parādīšanās mehānisms nav pilnībā izprotams; kalcija nogulšņu rezorbcijas laikā tiek novērots maksimālais sāpju sindroms; sāpes pastiprinās, paceļot roku uz augšu;Biežāk tiek skartas periosta muskuļa cīpslas;pilnīga izārstēšana;bieži atkārtojas. |
| Bicepsa cīpslas iekaisums | Tas veidojas uz lielas slodzes fona, piemēram, tenisistiem; sāpes lokalizējas pleca augšējā un priekšējā zonā; rada grūtības pacelt smagus priekšmetus. |
| attīstās ar traumatisku ietekmi uz cīpslu ar akromionu (lāpstiņas mala, kas vērsta pret atslēgas kaulu), locītavu, ko veido akromions un atslēgas kauls, vai šīs locītavas saites; rada grūtības pārvietot roku prom no ķermeņa uz sānu. | |
| Infraspinatus un teres minor tendinīts | kopā ar sāpēm, pagriežot plecu atpakaļ. |
| Subscapularis muskuļa cīpslas iekaisuma bojājums | Raksturīgas sāpes, pagriežot plecu uz iekšu. |
Supraspinatus, infraspinatus, teres minor un subscapularis muskuļu cīpslu iekaisums kopā tiek saukts par rotatora manžetes tendinītu. Bet supraspinatus muskulis cieš biežāk.
Rotatora aproces tendinīts
Plecu locītavas tendinīts atšķiras arī pēc smaguma pakāpes. Kopumā izšķir 3 veidus, kas atšķiras ar atšķirīgu klīnisko ainu.
- Sāpes ir sāpīgas un nav intensīvas. Tas parādās tikai saraustīti kustoties. Rentgena attēlā izmaiņas nav redzamas.
Intensīvas sāpes sāpes
- Sāpju sajūtas pastiprinās un pavada jebkuru neatkarīgu fizisko aktivitāti. Kad fluoroskopija var atzīmēt kaulu plombas un veidojumi uz kaula pleca, iekaisums periosta.
Sāpes kustībā
- Ilgstoši sāpju uzbrukumi, kas neatstāj cilvēku pat miera stāvoklī. Rentgens atklāj izmaiņas locītavā.
tendinīts uz rentgena
Svarīgs! Jau pie pirmajām īslaicīgām sāpju sajūtām ir jāmeklē palīdzība, jo slimības attīstība izraisa komplikāciju veidošanos.
Kāpēc plecu tendinīts ir bīstams?
Vairumā gadījumu tendinīts izzūd ar savlaicīgu medicīnisko palīdzību. Sāpes un kustības grūtības samazinās.
Slimību briesmas
Ja ārstēšana tiek aizkavēta, patoloģija galu galā novedīs pie komplikācijām, kuras ir grūti vai pilnīgi neiespējami novērst.
- Kustību ierobežošana pastiprina iekaisumu, kā arī samazina delta un bicepsa izmēru un veiktspēju.
- Supraspinatus muskuļa cīpslas iekaisums var būt sākums pleca locītavas ankilozei (nekustīgums, ko izraisa lāpstiņas un pleca kaula locītavu virsmu saplūšana).
- Daži tendinīta veidi, piemēram, supraspinatus tendinīts, var izraisīt retināšanu un daļēju vai pilnīgu cīpslas plīsumu.
Neignorējiet sāpes un novest iekaisumu līdz nopietnām sekām
Traumatologs, ortopēds, ķirurgs var diagnosticēt un izvēlēties nepieciešamo terapijas shēmu, kas palīdzēs izārstēt tendinītu un novērsīs nepatīkamu seku rašanās risku.
Diagnostika
Vairumā gadījumu pleca locītavas cīpslu iekaisums tiek noteikts jau vizītē. Lai to izdarītu, ārsts novērtē aktīvo kustību raksturu, kas parasti izraisa sāpes, un tāpēc ir ierobežotas. Ja ārsts pats kustina plecu (pasīvās kustības), tad sāpes nerodas vai nav tik intensīvas.
Tendinīta diagnostika
Lai veiktu galīgo diagnozi un izslēgtu citas patoloģijas, var noteikt papildu izmeklējumus:
- ar locītavas MRI palīdzību tiek noteiktas cīpslas deģenerācijas un plīsuma zonas; MRI veikšana slimības noteikšanai
- Ultraskaņu izmanto plīsumu un ar to saistīto bursītu un artrītu noteikšanai; Pleca locītavas ultraskaņa
- rentgenogrāfija un CR artrogrāfija (rentgens ar kontrastvielas ievadīšanu locītavā) atklāj kalcija ieslēgumus un izslēdz artrozi, lūzumu, dislokāciju un to sekas;
- artroskopija - pētījums, kas sastāv no plānas caurules ievadīšanas anestēzijā plecā, lai pārbaudītu locītavu;
- anestēzijas līdzekļa ievadīšana locītavā pret tendinītu noved pie sāpju mazināšanās, kas ir diagnostikas pazīme.Intraartikulāras injekcijas plecā tendinīta diagnosticēšanai.
Tendinīta noteikšanas laboratorijas metodēm nav īpašas lomas.
Asins analīzes
Asins analīzes mainās tikai smagās pakāpēs un vienlaicīgu slimību klātbūtnē:
- vispārējā asins analīzē baktēriju procesa laikā tiek novērots leikocītu pārpalikums;
- ar baktēriju izraisītu infekciozu iekaisumu palielinās C-reaktīvā proteīna saturs asinīs;
- ar podagru tiek atzīmēta augsta urīnskābes koncentrācija;
- reimatoīdais faktors liecina par reimatoīdo artrītu.
Diagnostika palīdz noteikt iekaisuma lokalizāciju, kā arī patoloģiskā procesa stadiju, kas nosaka ārstēšanas shēmu.
- tendinīta diagnostika
- Kalcifiskais tendinīts
Avots: https://med-explorer.ru/ortopediya/lechenie-ruk/tendinit-plechevogo-sustava.html

Hronisks supraspinatus tendinīts rodas cilvēkiem, kuri vada diezgan aktīvu un mobilu dzīvesveidu.
Plecu locītavas kustībās piedalās vairāki muskuļi, no kuriem katrs ir atbildīgs par noteiktu kustību. Supraspinatus muskulis ir atbildīgs par rokas nolaupīšanu uz sāniem un sāniem. Supraspinatus muskuļa cīpslas iekaisums, sāpju parādīšanās plecā, kad roka tiek pārvietota uz sāniem, un ir supraspinatus muskuļa tendinīts.
- 15 gadu pieredze locītavu un mugurkaula slimību ārstēšana
- Viss 1 dienas laikā– ārsta apskate, ultraskaņa, sāpju mazināšana un ārstēšanas uzsākšana
- Ārsta pieņemšana 0 rub līdz 15. jūlijam! mūsu ārstēšanā
Pierakstieties uz bezmaksas tikšanos
Tiek uzskatīts, ka supraspinatus tendinīts visbiežāk rodas cilvēkiem, kuri profesionāli nodarbojas ar sportu vai piekopj diezgan aktīvu un kustīgu dzīvesveidu. Ikdienas nogurdinoši treniņi dara savu.
Tomēr pat cilvēkiem, kas vada pilnībā izmērītu dzīvesveidu, var attīstīties supraspinatus muskuļa cīpslas iekaisums. Spilgts piemērs tam ir neparastu fizisko aktivitāšu veikšana – logu mazgāšana, malkas skaldīšana.
Šādas darbības vispirms noved pie pārslodzes, bet pēc tam pie cīpslas iekaisuma.
Cēloņi, kas var izraisīt tendinīta parādīšanos:
- plecu traumu sekas;
- intensīva apmācība un fiziskās aktivitātes;
- bakteriālas infekcijas plecu zonā;
- reimatiskas slimības.
Turklāt ir jāņem vērā arī katras personas plecu locītavas anatomiskās struktūras īpatnības, kas var izraisīt slimības parādīšanos.
Iekaisums bieži rodas vietās, kur savienojas supraspinatus kauls un cīpsla. Slimības progresēšanas procesā un saglabājot slodzi uz pleca, iekaisuma procesā var tikt iesaistītas arī blakus esošās cīpslas - pleca infraspinatus un subscapularis muskuļi. Ļoti bieži, izmeklējot pacientus ar supraspinatus muskuļa tendinītu, tiek konstatēts arī šo muskuļu tendinīts.
Galvenais simptoms ir sāpes cīpslu rajonā ar aktīvu pleca kustību – rokas nolaupīšanu uz sāniem. Sāpes ir lokalizētas deltveida muskuļa rajonā, vairāk gar pleca locītavas priekšējo virsmu. Ņemiet vērā, ka ar pasīvām kustībām sāpes var netraucēt cilvēku vispār.
Ir trīs slimības stadijas:
Es iestudēju- ir tikai supraspinatus muskuļa cīpslas iekaisums un pietūkums. Ilgst līdz 6 nedēļām.
II posms- kustības pleca locītavā, ko pavada sprakšķēšana un klikšķi. Tas ir saistīts ar cīpslas sabiezēšanu uz iekaisuma fona un rētu saistaudu zonu parādīšanos tās biezumā (fibroze). Ilgst līdz 2-3 mēnešiem
III posms- Kalcija kristāli nogulsnējas cīpslu zonā. Locītavā ir izteikts kustību ierobežojums. Šo stāvokli sauc par kaļķakmens supraspinatus tendinītu. Dažkārt locītavas rajonā var pamanīt vieglu audu pietūkumu, kas var ilgt vairāk nekā 1 gadu.
Ja novērojat kādu no simptomiem, konsultējieties ar savu ārstu. Viņš jums izrakstīs ārstēšanas kursu un palīdzēs pēc iespējas īsākā laikā atbrīvoties no sāpēm.
Rezervējiet tikšanos supraspinatus tendinīta ārstēšanai
Supraspinatus tendinīta diagnostika
- ultraskaņas diagnostika parādīsies pleca supraspinatus muskuļa cīpslas iekaisums, pietūkums. Vairāk nekā 80% informatīvs
- Radiogrāfija parādīs netiešas pazīmes - locītavas spraugas sašaurināšanos, iekaisumu cīpslu piestiprināšanas zonā. Var skaidri redzēt kalcija kristālu un ossifikātu klātbūtni.
- Analīzes būs neinformatīvi
- Magnētiskās rezonanses attēlveidošanas parādīs visas supraspinatus tendinīta raksturīgās pazīmes, ļaus novērtēt locītavas kapsulas stāvokli, informācijas saturs ir 99%.
Metodes supraspinatus muskuļa tendinīta ārstēšanai
Lai atbrīvotos no slimības, pirmkārt, ir jārada atpūta skartajā ķermeņa zonā, izslēdzot visas fiziskās aktivitātes.
Diezgan populārs veids ir hormonu - kortikosteroīdu - ievadīšana skartajā zonā. Šādas zāles ātri mazina sāpes un īsā laikā novērš slimības simptomus. Mūsdienu fizioterapijas metodes - fonoforēze, miostimulācija, vilces terapija palīdz atvieglot cīpslas iekaisuma simptomus.
Supraspinatus muskuļa kaļķakmens tendinīta ārstēšanā efektīva ir triecienviļņu terapijas metode - skaņas vilnis izraisa patoloģisko audu - rētu un kalcija kristālu - iznīcināšanu. Tas ļauj pilnībā atbrīvoties no cīpslas iekaisuma cēloņa.
Nobeigumā vēlos atzīmēt, ka varat izmantot mūsu klīnikas pakalpojumus. Stopartrozes medicīnas centrs specializējas supraspinatus tendinīta ārstēšanā. Mēs piedāvājam vairāk nekā 20 modernas un neķirurģiskas ārstēšanas metodes. Mūsu metožu efektivitāte ir 95%. Katru gadu mēs palīdzam vairāk nekā 1000 pacientu atbrīvoties no sāpēm un atgriezties pilnvērtīgā dzīvē.
Skatīt visas metodes →
Vairāk par cenām varat uzzināt šeit
Skatīt visu →
Atsauksmes no mūsu pacientiem
“Esam patiesi pateicīgi par katru atsauksmi, ko esat atstājis! ”
- Ermolaeva S.N. Es vēlos izteikt sirsnīgu pateicību visai ārstu komandai par profesionālu un augsti efektīvu darbu. Man jau ir 83 gadi, pēdējos 10 gadus mocījos ar stiprām sāpēm ceļu locītavās, kuras metodes neesmu izmēģinājusi, bet man te palīdzēja, liels paldies.
- Carevs Aleksandrs Gāju pie viņiem sadrupināt papēža spuru, draugi teica, ka noņems 3-4 seansos, beigās izdarīju 7. Bet īsti nezinu, cik tas palīdzēja, pagājuši jau kādi 3 mēneši, pagaidām viss kārtībā. Tāpēc paldies ārstiem.
- Ārsts VK "Dinamo" Mamaev Yu.V. Sadarbības gadu laikā ārstu komanda vairākkārt ir pierādījusi savu augsto profesionalitāti. Īpaši vēlos izteikt pateicību ortopēdam Andrejam Sergejevičam Ļitviņenko, kurš vienmēr ir gatavs palīdzēt.
- HC “Tornado” ārsts Smirnovs Yu.A. Profesionālajā hokejā traumas ir neizbēgamas, un sieviešu hokejā traumas notiek vismaz tikpat bieži kā vīriešu. Un šeit, protams, neiztikt bez traumatologa un fizioterapeita palīdzības. Liels paldies jums kolēģi.
- Raisa Es atnācu uz klīniku ar sāpošiem ceļiem un muguru, veica vairākas procedūras, un tās ir triecienviļņu terapija un plazmas liftings, un ziniet, es jutu atvieglojumu no pirmās procedūras, tagad esmu pabeidzis vienu kursu, jūtos labi. , bet es domāju, ka pēc pusgada man vajadzēs joprojām tiks salabots. Klīnika ļoti tīra, viss darīts pēc garšas, viss nomazgāts, ilgi nesēž rindā, viss ir laikā. Liels paldies Andrejam Sergejevičam, tas ir Dieva ārsts, viņš ir laipns un sabiedrisks, viņš vienmēr ir pozitīvs, un Irina Viktorovna pateicas viņai ļoti maigai, gādīgai, viņa vienmēr nāks jautāt, vai ar jums viss ir kārtībā, un Natālija A. arī paldies, viss personāls ir lielisks. Iesaku visiem ar šādām problēmām doties uz šo klīniku.
- Vorobjeva O.V. Paldies šī medicīnas centra ārstiem!!! Man ir 56 gadi. Visu mūžu esmu bijusi grāmatvede. Ļoti ilgi slimoju ar dzemdes kakla osteohondrozi, naktī pamodos no pirkstu nejutības, bieži sāpēja galva. Internetā nejauši uzdūros jūsu vietnei, piezvanīju un izgāju ārstēšanās kursu.Tagad jūtos ērti, galvassāpes ir pagājušas un naktī nejūtas rokās.
- Natālija Anatoļjevna 2 gadus mocījos ar sāpēm papēžos. Izgāju cauri fiziolāzeram, magnētam un injekcijām papēžos. Atvieglojums ir neliels. Tikai pēc triecienviļņa gaitas es aizmirsu par mokošajām sāpēm šajā jomā. Īpašs paldies Irinai Viktorovnai, kura man veica triecienviļņu procedūru. Kompetenta, burvīga, smalki izjūtot pacientu sāpes un ciešanas. Patīkama saulaina balss un kvalificēta pieeja savam darbam. Es no sirds pateicos par jūsu palīdzību.
Trīs vienkārši soļi jūsu veselībai
Veikt pierakstu
Avots: http://stopartroz.ru/what-a-treat/pain-in-the-shoulder/supraspinatus-tendinitis.html

Termins tendinīts definē iekaisuma procesu, kas attīstās dažādu cilvēka muskuļu un skeleta sistēmas struktūru saitēs un cīpslās. Supraspinatus muskuļa cīpslas iekaisums, kas ir daļa no plecu aproces, ir diezgan izplatīta parādība, kas attīstās dažādu provocējošu faktoru ietekmē.
Ja medicīnas speciālists ir konstatējis pleca locītavas supraspinatus muskuļa tendinītu, ārstēšanu izvēlas individuāli, atkarībā no slimības etioloģijas (izcelsmes) un gaitas smaguma pakāpes.
Strukturālās iezīmes
Pleca locītavai ir apaļa forma, kas ļauj veikt lielu kustību amplitūdu 3 dažādās plaknēs.
Struktūra, kas palielina izturību un stabilizē locītavu, ir aproce. Tas ietver rotācijas, supraspinatus, infraspinatus, subscapularis muskuļus.
Supraspinatus cīpsla ir piestiprināta pie apakšdelma kaula tuberkula, tā iet tiešā kapsulas tuvumā.
Anatomiskās struktūras iezīmes nosaka biežu kombinēto supraspinatus muskuļa cīpslas iekaisumu un citus pleca komponentus, kas sastāv no to mīkstajiem audiem.
Patoloģiskais process attiecas uz bicepsa cīpslu (bicepsu).
Pēc pleca locītavas supraspinatus muskuļa cīpslas tendinīta pavadošā iekaisuma izplatības noteikšanas ārstēšanu un rehabilitāciju izvēlas ārsts saskaņā ar pētījuma rezultātiem.
Etioloģija
Iekaisums ir sarežģīta patofizioloģiska reakcija, kas attīstās audu bojājumu rezultātā.
Patoloģiskā procesa zonā uzkrājas imūnsistēmas šūnas, kas ražo noteiktus bioloģiski aktīvus savienojumus (prostaglandīnus), kas reaģē uz raksturīgajām iekaisuma reakcijas izpausmēm (sāpēm, audu pietūkumu, hiperēmiju). Galvenie iekaisuma faktori, kas izraisa iekaisumu, ir:
- Intensīva vingrošana uz pleca.
- Atliktas traumas, kas dažādās pakāpēs ietekmē aproci (kritiens uz izstieptas rokas, zilumi, mežģījums, augšdelma kaula augšējās trešdaļas lūzumi).
- Infekciozs iekaisums, kas ir patogēno (patogēno) vai oportūnistisko mikroorganismu dzīvībai svarīgās aktivitātes rezultāts.
- Aseptisks iekaisums, kas attīstās uz plecu zonas lokālas hipotermijas fona.
- Autoimūnais process ir imūnsistēmas patoloģija, kurā "kļūdaini" tiek ražotas antivielas pret saviem audiem, jo īpaši pret muskuļu un skeleta sistēmas struktūrām.
- Deģeneratīvi-distrofiski procesi, kuros tiek traucēta muskuļu un skeleta sistēmas struktūru audu barošana, izraisot to iznīcināšanu ar sekojošu iekaisuma reakcijas attīstību.
Pēc tam, kad ārsts ir diagnosticējis pleca supraspinatus muskuļa cīpslas tendinītu, ārstēšana tiek noteikta, obligāti ņemot vērā cēloņus, kas izraisīja iekaisumu.
Manifestācijas
Galvenā supraspinatus muskuļa cīpslas iekaisuma attīstības klīniskā pazīme ir sāpes. Tās intensitāte var būt dažāda atkarībā no slimības cēloņa, smaguma pakāpes un stadijas.
Sāpes parasti pastiprinās, mēģinot veikt roku kustības plecā.
Smagas slimības gaitā uzmanību piesaista audu pietūkums ar locītavas apjoma palielināšanos, kā arī ādas apsārtums (hiperēmija).
Diagnostika
Neatkarīgi no izcelsmes, lielākajai daļai plecu locītavas sastāvdaļu slimību ir līdzīga klīniskā aina. Uzticama izmaiņu pakāpes noteikšana tiek veikta, izmantojot dažādas modernas attēlveidošanas metodes (rentgens, tomogrāfija, artroskopija, ultraskaņa). Lai noteiktu iekaisuma cēloni, tiek noteikts laboratorijas tests.
Pamatojoties uz rezultātiem, kas ļauj noteikt pleca supraspinatus muskuļa tendinīta diagnozi, ārstēšanu nosaka ortopēds. Autoimūnās patoloģijās diagnozi un terapeitisko pasākumu izrakstīšanu veic reimatologs.
Ārstēšana
Pēc supraspinatus tendinīta slēdziena veikšanas ārstēšanu nosaka komplekss. Tas ietver vairākas terapeitiskās jomas, kas ietver konservatīvas metodes, kā arī ķirurģiskas operācijas veikšanu. Pēc galvenā terapijas kursa tiek noteikti rehabilitācijas pasākumi.
Konservatīvā taktika
Konservatīvā taktika nozīmē neķirurģisku ārstēšanu ar medikamentu palīdzību. Šim nolūkam tiek noteikti nesteroīdie pretiekaisuma līdzekļi, kas var samazināt iekaisuma reakcijas smagumu.
Autoimūna iekaisuma gadījumā tiek nozīmēti arī hormonālie pretiekaisuma līdzekļi, kas samazina imūnsistēmas aktivitāti. Ilgstoša iekaisuma gadījumā nepieciešamas fizioterapeitiskās procedūras (elektroforēze, magnetoterapija, ozocerīts).
Ķirurģija
Operācijas iecelšana tiek veikta ar izteiktām audu izmaiņām, kas parasti ir ilgstoša un smaga iekaisuma rezultāts. Pārsvarā tiek veiktas izmainīto audu plastiskā ķirurģija. Piekļuve supraspinatus cīpslai var būt atvērta (plats griezums) vai veikta, izmantojot artroskopiju (ievadīšana caur nelieliem artroskopa iegriezumiem ar mikroinstrumentāciju).
Rehabilitācija
Pēc galvenā ārstēšanas kursa tiek noteikti rehabilitācijas pasākumi. Tajos ietilpst ārstnieciskā vingrošana, kas uzlabo pleca funkcionālo stāvokli, kā arī pielāgo saites un cīpslas fiziskajām aktivitātēm. Rehabilitācijas ilgums mainās apmēram sešu mēnešu laikā, kas ir atkarīgs no iekaisuma reakcijas smaguma pakāpes.
Profilakse
Preventīvie pasākumi ir vērsti uz to, lai novērstu iekaisuma reakcijas atkārtotu attīstību. Tie sastāv no ieteikumu ieviešanas par pārmērīgas slodzes, hipotermijas, kā arī traumu ierobežošanu.
Plecu tendinīts ir izplatīta pleca locītavas iekaisuma un deģeneratīva patoloģija, kas nav tieši saistīta ar akūtu pleca traumu. Ilgstošas lielas slodzes uz pleca izraisa muskuļu cīpslu, kas veido pleca locītavas kapsulu, mikrotraumas, to iekaisumu un sekojošu deģenerāciju.
Tendinīts ir iekaisuma process, kas attīstās cīpslās vai audos, kas savieno muskuļus ar kauliem. Visbiežāk process lokalizējas vietā, kur kauls saskaras ar cīpslu, patoloģijas attīstība var iet gar audiem.Slimība var skart ikvienu, un nav atšķirību pēc dzimuma, profesijas vai vecuma.
Tendinīts attiecas uz periartikulārām slimībām, un to var kombinēt ar citām līdzīgām patoloģijām:
- entezīts - cīpslas iekaisums tās piestiprināšanas vietā pie kaula;
- tenosinovīts - vienlaicīga gan cīpslu, gan maisiņu iekaisums;
- bursīts - locītavu dobumu un cīpslu apkārtējo maisiņu iekaisums.
Bursīts vai sinovīts parasti notiek pirms tendinīta.
Mehānisms
Pleca locītavas kapsulu veido 5 muskuļi: supraspinatus, teres minor, infraspinatus, subscapularis (veido pleca rotatora aproci) un lielais bicepss (bicepss). Tā kā pleca locītavas dobums tikai daļēji nosedz pleca galvu, slodze, turot to pareizā stāvoklī un veicot kustības, krīt uz muskuļu cīpslām.
Lai stabilizētu plecu un novērstu pleca kaula galvas pārvietošanos, locītava tiek pastiprināta ar skrimšļainām lūpām (struktūrām, kas palielina glenoidālā dobuma dziļumu), saitēm, kā arī muskuļiem un to cīpslām, kas veido rotatora aproci.
Pārmērīgas mehāniskas iedarbības gadījumā var tikt traumētas rotatora manšetes struktūras. Ar asu visas rokas nolaupīšanu, kā arī augšējo ekstremitāšu saliekšanu elkoņa locītavā ir iespējams brachii bicepsa muskuļa distālās cīpslas plīsums, kas prasa ilgāku ārstēšanu un rehabilitāciju.
Skeleta-muskuļu sistēmas struktūru, ieskaitot aproci, izmaiņu attīstības patoģenēze sastāv no 2 mehānismu ieviešanas:
- Būtisks spēks, kas iedarbojas uz plecu, kā rezultātā uz manšetes konstrukcijām tiek izdarīts spiediens ar pleca kaula galvu.
- Struktūru šķiedru izturības samazināšanās, kas galvenokārt ietekmē cīpslu. Šajā gadījumā bojājumi var attīstīties uz parasto slodžu fona.
Attīstības mehānisma noskaidrošana, kuras ieviešanas dēļ rodas pleca locītavas supraspinatus muskuļa bojājumi, ļauj izvēlēties visefektīvāko terapeitisko taktiku nākotnē.
Pleca supraspinatus muskuļa plīsums attīstās patoģenētiska mehānisma ieviešanas rezultātā, kura būtība ir pārmērīgs trieciens, kura spēks ir vērsts uz cīpslas pagarināšanu (stiepšanos).
Izteiktākas izmaiņas šķiedrās veidojas uz deģeneratīvu vai iekaisuma izmaiņu fona. Šajā gadījumā gūtā trauma ir smagāka, skar uzreiz vairākas pleca daļas.
Galvenie iemesli
Plecu locītavai ir sarežģīta struktūra, kas ļauj veikt kustības lielā apjomā. Savienojums veido pleca kaula galvu, kas ir iegremdēta lāpstiņas glenoidajā dobumā.
Ap kauliem ir cīpslas un saites, kas veido pleca rotatora aproci un notur locītavu fizioloģiskā stāvoklī.
Manšete sastāv no zemlāpstiņas, infraspinatus cīpslām, pleca mazajiem apaļajiem, supraspinatus muskuļiem un bicepsa garās galvas. Nelabvēlīgu faktoru ietekmē rotatora aproci var sabojāt akromioklavikulārā locītava, korakoakromiālā saite vai akromiona priekšējā daļa augšējo ekstremitāšu kustību laikā.
Patoloģisku stāvokli, ko pavada pleca locītavas cīpslu un citu mīksto audu iekaisums, sauc par tendinītu.
Šajā procesā var būt iesaistīta supraspinatus cīpsla, bicepsa cīpsla un locītavu kapsula.
Bet galvenie bojājumi ir kaulu savienojums ar saitēm.
Šī slimība ir ļoti izplatīta pieaugušo iedzīvotāju vidū un starp sportistiem, kuri savulaik guvuši pleca locītavas traumu.
Vecāka gadagājuma sievietes skar daudz biežāk nekā vīrieši. Tas ir tieši saistīts ar menopauzes hormonālajiem traucējumiem.
Pastāvīga plecu jostas pārslodze intensīvas fiziskās aktivitātes dēļ izraisa supraspinatus muskuļa cīpslu mikrotraumu parādīšanos, kas izraisa tajās iekaisuma procesa sākšanos - tendinītu. Visbiežāk tas provocē sportistiem cīpslu berzes dēļ uz kaula slodzes laikā.
Visbiežāk sastopamie slimības cēloņi ir:
- Liela fiziskā slodze uz pleca locītavu uz ilgu laiku;
- deformētas cīpslas;
- Cilvēku anatomiskās struktūras iezīmes, piemēram, dažāda garuma ekstremitātes;
- Dažādu ar plecu locītavu saistītu traumu klātbūtne;
- Infekcijas procesi, ko izraisa dažāda veida baktēriju klātbūtne organismā;
- Reimatisko slimību klātbūtne, piemēram, artrīts vai podagra;
- Nepareiza poza;
- Alerģiskas ķermeņa reakcijas pret noteiktām zālēm.
Plecu muskuļa cīpslas plīsums ir polietioloģisks patoloģisks stāvoklis, kura attīstību var izraisīt vairāki provocējoši faktori, tostarp:

Noskaidrojot galveno faktoru, kas noveda pie pleca locītavas saišu un cīpslu savainojuma, ļauj ārstam ne tikai izvēlēties optimālāko ārstēšanu, bet arī veikt pasākumus, lai novērstu tās atkārtotu attīstību.
Klasifikācija
Tiek diagnosticēti šādi plecu cīpslu patoloģiju veidi:
- rotatora manžetes tendinīts: supraspinatus, infraspinatus, apaļš un subscapularis;
- bicepsa tendinīts (bicepsa tendinīts);
- kaļķakmens tendinīts;
- daļējs vai pilnīgs cīpslu plīsums.
Riska grupu veido cilvēki, kuriem ir pāri četrdesmit gadiem, sportisti un tie, kuri pastāvīgi strādā fiziski. Mikroplaisas parādās vienas un tās pašas rokas biežas vai pastāvīgas slodzes dēļ.
Visbiežāk pleca locītavā tiek skartas:
- bicepsa cīpsla;
- plecu locītavas kapsula;
- supraspinatus muskulis.
Šis traumatiskais vai patoloģiskais pleca saišu ievainojums tiek klasificēts tipos pēc vairākiem kritērijiem. Pamatojoties uz anatomiskās integritātes pārkāpuma smagumu, izšķir pilnīgu (traumas skar visus cīpslas slāņus) un daļēju plecu cīpslu plīsumu. Nepilnīgu šķiedru bojājumu, neizjaucot kopējo anatomisko struktūru, sauc arī par stiepšanu.
Pēc traumas lokalizācijas izšķir vairākas galvenās šķirnes: plecu bicepsa muskuļa cīpslas plīsums, supraspinatus un infraspinatus muskuļi, mazie apaļie un lāpstiņas muskuļi.
Šo muskuļu un skeleta sistēmas struktūru traumatisku vai patoloģisku bojājumu lokalizācija galvenokārt ir atkarīga no pārmērīga mehāniskā spēka ietekmes virziena uz plecu. Saskaņā ar etioloģisko principu (provocējošo faktoru grupa, kas izraisīja saistaudu struktūru anatomiskās integritātes pārkāpumu) izšķir traumatiskus un patoloģiskus bojājumus.
Šāda veida traumas vai patoloģiskās integritātes pārkāpuma klasifikācija ļauj ārstam noteikt tā veidu un noteikt adekvātu ārstēšanu.
.
Pleca locītavas supraspinatus muskuļa cīpslas traumu klasificē pēc vairākiem kritērijiem, kas tiek noskaidroti diagnostikas procesā. Atkarībā no izmaiņu pakāpes ir:
- Daļējs supraspinatus cīpslas bojājums ir vieglāka traumas forma, kurā tiek saglabāta kopējā struktūra un forma. Ir atsevišķu šķiedru plīsums, palielinās cīpslas kopējais garums, tāpēc šo bojājumu sauc arī par supraspinatus muskuļa cīpslas sastiepumu jeb intratendinozu bojājumu.
- Pilnīgs cīpslas plīsums parasti ir augšdelma kaula apakšējā tuberkula rajonā, ko papildina formas un funkcijas pārkāpums.
- Kombinētas izmaiņas, kurās tiek ietekmēta locītavas kapsula.
Saskaņā ar galveno izmaiņu mehānismu un provocējošu cēloņsakarību grupu (patoģenētiskie un etioloģiskie kritēriji) izšķir 2 izmaiņu formas:
- Pleca supraspinatus muskuļa cīpslas deģeneratīvs bojājums ir integritātes pārkāpums, kas vairumā gadījumu ir saistaudu struktūru nepietiekama uztura rezultāts.
- iekaisuma izmaiņas.
- Pēctraumatisks integritātes pārkāpums, kas rodas uz nemainīgu struktūru fona.
Ir arī 3 patoloģiskā stāvokļa smaguma pakāpes. Manšetes struktūru izmaiņu sadalījums ļauj ortopēdam-traumatologam izvēlēties optimālo terapeitisko taktiku un tai sekojošo rehabilitāciju.
Izšķir arī izolētu izmaiņu, kas skar tikai supraspinatus muskuļa cīpslu, un kombinētu traumu, kurā dažādā mērā tiek iesaistītas citas pleca struktūras.
Provocējoši faktori
Būtiska spēka ietekme uz plecu var būt dažādās situācijās, kas ietver kritienus uz izstieptu roku, pārmērīgu izstiepšanu un sitienus. Šķiedru stiprības samazināšanās ir patoloģisko procesu attīstības rezultāts:
- Deģeneratīvi-distrofiska patoloģija, kas ir skrimšļa struktūru nepietiekama uztura rezultāts ar sekojošu iznīcināšanu.
- Iekaisuma stāvokļi - audu bojājumi rodas infekcioza, autoimūna (savu audu antivielu parādīšanās, kas bojā balsta un kustību aparāta struktūras) procesa attīstība.
- Iedzimtas ķermeņa saistaudu struktūru īpašību izmaiņas, kurām ir ģenētiski iedzimta izcelsme.
Lai izvēlētos preventīvos pasākumus nākotnē, ir jānoskaidro galvenais cēlonis, kas izraisīja izmaiņas struktūrās, jo īpaši supraspinatus muskulī.
Simptomi un pazīmes
Supraspinatus muskuļa plīsums izpaužas ar diezgan raksturīgiem simptomiem, kas ietver:
- Asas sāpes, kas parādās uzreiz pēc traumas. Pakāpenisku šķiedru bojājumu gadījumā patoloģiskā procesa fona gadījumā sāpes var pakāpeniski palielināties.
- Paaugstināts diskomforts kustību laikā plecā, īpaši, mēģinot pacelt roku uz augšu.
- Locītavas stabilizācijas pārkāpums, kurā var attīstīties ierasta dislokācija ar biežu pleca kaula galvas izeju no locītavas dobuma normālu slodžu fona apstākļos.
- Iekaisuma pazīmju parādīšanās - bojājumus pavada audu un saišu iekaisums (tendinīts) ar ādas apsārtumu, tās pietūkumu un pleca apjoma palielināšanos.
Cīpslu šķiedru plīsuma klīnisko pazīmju smagums ir atkarīgs no patoloģijas smaguma pakāpes.
Simptomi
Skaidra plecu tendinīta pazīme ir asu sāpju parādīšanās bojātajā locītavā aktīvas kustības laikā un pietūkuma klātbūtne uz tās virsmas. Sāpes šajā gadījumā var būt dažāda rakstura - no akūtām līdz blāvām un sāpīgām.
Intertuberkulārās vagas zondēšana arī izraisa sāpes. Locītavas kontraktūra (ierobežota mobilitāte mīksto audu sašaurināšanās dēļ) ievērojami samazina jebkuras cilvēka kustības diapazonu.
Kalcifiskā tendinīta simptomi ir daudzveidīgāki. tad ne tikai sāpju sajūtas, bet arī zināms stīvums, ierobežotas iespējas pleca kustībās. Šī tendinīta pazīme ir gurkstēšana plecā, kad roka tiek kustināta.
Dažos gadījumos simptomi netiek novēroti vispār.
Rotācijas tendinītu var atšķirt pēc sāpēm, kad roka ir pacelta uz augšu vai strauji izmesta uz priekšu. Progresējoša slimība neļauj izdarīt pat nelielas kustības: saspiest roku vai kaut ko pagrūst, izvilkt grāmatu no plaukta, neizjūtot sāpes.
Vēlākajos posmos ir raksturīgas sāpju sajūtas gan rokas kustības laikā, gan mierīgā stāvoklī. Bieži vien sāpes tiek dotas elkoņa locītavā, ir viegls pietūkums.
Šādas klīniskas izpausmes ietekmē plecu locītavas darbību. Tie rada ievērojamu diskomfortu, noved pie cilvēka darbaspēju samazināšanās un liek meklēt kvalificētu medicīnisko palīdzību.
Izmaiņu klīniskajā attēlā ir vairākas diezgan raksturīgas izpausmes:
- Sāpes plecu zonā, kuru intensitāte ir atkarīga no izmaiņu smaguma pakāpes. Pēc traumas sāpes ir akūtas, patoloģiska procesa (iekaisuma un deģeneratīvi-distrofiskā procesa) attīstības gadījumā attīstās un pastiprinās pakāpeniski.
- Aktīvo kustību ierobežojums - pacientam ir grūti izņemt roku, tas ir īpaši pamanāms, kad roka ir nolaupīta par 60 °.
- Iekaisuma reakcijas pazīmju parādīšanās, kas ietver audu apsārtumu palielinātas asins plūsmas dēļ, pietūkumu ar šķidrās asins daļas izdalīšanos starpšūnu vielā, kā arī sāpes, kas saistītas ar tiešu jutīgu nervu galu kairinājumu.
Vairāku manšetes struktūru integritātes izmaiņu pazīmju parādīšanās būtiski samazina cilvēka dzīves kvalitāti un ir pamats saziņai ar atbilstošo medicīnas speciālistu.
Diagnostika
Diagnoze tiek veikta, pamatojoties uz klīnisko ainu. Tendinīts visbiežāk ir jānošķir no pleca rotatora aproces traumatiskas traumas.
Atšķirība atklājas, novērtējot kustību amplitūdu: ar tendinītu pasīvo un aktīvo kustību apjoms ir vienāds, ar rotatora manžetes bojājumiem ir aktīvo kustību amplitūdas ierobežojums, salīdzinot ar pasīvajām.
Apšaubāmos gadījumos pacients tiek nosūtīts uz pleca locītavas MRI. Ar tendinītu MRI parāda cīpslu apvalku un locītavas kapsulas sabiezējumu, ar traumatisku traumu ir redzama plīsuma vieta.
Lai izslēgtu citas slimības un patoloģiskus stāvokļus (artrozes, lūzuma vai dislokācijas sekas), tiek nozīmēta pleca locītavas rentgenogrāfija. Ja nav pārkaļķošanās, radioloģiskā aina ir normas robežās. Ar kaļķakmens tendovaginītu attēlos ir redzamas pārkaļķošanās vietas.
Kad parādās pirmās slimības klīniskās pazīmes, ir nepieciešams konsultēties ar ārstu, lai diagnosticētu patoloģisko procesu. Jo agrāk slimība tiek atklāta, jo ātrāk jūs varat sasniegt atveseļošanos un samazināt tendinīta hroniskas attīstības iespējamību.
Slimības diagnostika ietver šādas darbības:
- pacientu sūdzību apkopošana (sāpju raksturs, iespējamie slimības cēloņi, vienlaicīga patoloģija);
- pacienta apskate (klausoties elpošanā, sirds skaņās, sajūtot plecu locītavu un apkārtējos muskuļus;
- skartās augšējās ekstremitātes pasīvo un aktīvo kustību apjoma pārbaude);
- laboratorijas diagnostika (vispārēja asins un urīna analīze);
- instrumentālā diagnostika (radiogrāfija, ultraskaņa, CT, MRI);
- artroskopija.
Pamatojoties uz diagnozes rezultātiem, ārsts veic galīgo diagnozi un nosaka ārstēšanas taktiku. Vispārējā asins analīzē tiek atklātas iekaisuma pazīmes (augsts ESR, leikocitoze), rentgenogrammā tiek konstatēta kalcifikācijas veidošanās.
Visinformatīvākā ir datortomogrāfija (CT) un magnētiskās rezonanses (MRI) tomogrāfija, kas ļauj noteikt patoloģiskas izmaiņas cīpslās un mīkstajos audos.
Ultraskaņas izmeklēšana (ultraskaņa) palīdz izpētīt locītavas iekšējo struktūru, saišu, muskuļu, asinsvadu stāvokli un veikt diferenciāldiagnozi ar citām slimībām. Artroskopija tiek veikta, izmantojot endoskopisko aparatūru, kas dod iespēju tieši izmeklēt skartās anatomiskās struktūras.
Lai atbrīvotos no slimības, pirmkārt, ir jārada atpūta skartajā ķermeņa zonā, izslēdzot visas fiziskās aktivitātes. Diezgan populārs veids ir hormonu - kortikosteroīdu - ievadīšana skartajā zonā.
Šādas zāles ātri mazina sāpes un īsā laikā novērš slimības simptomus. Mūsdienu fizioterapijas metodes - fonoforēze, miostimulācija, vilces terapija palīdz atvieglot cīpslas iekaisuma simptomus.
Supraspinatus muskuļa kaļķakmens tendinīta ārstēšanā efektīva ir triecienviļņu terapijas metode - skaņas vilnis izraisa patoloģisko audu - rētu un kalcija kristālu - iznīcināšanu. Tas ļauj pilnībā atbrīvoties no cīpslas iekaisuma cēloņa.
Tendinīts tiek diagnosticēts galvenokārt ar vizuālu pārbaudi. Dažreiz to atšķir no rotācijas plecu aproces traumas. Tie atšķiras tikai ar pasīvo un aktīvo kustību apjomu, kas ir vienāds ar tendinītu, un atšķiras (mazāk aktīvi) ar rotatora manšetes traumu.
Klīniskais attēls ļauj aizdomām par pleca patoloģisku vai traumatisku bojājumu. Lai noskaidrotu smaguma pakāpi, anatomiskās integritātes pārkāpumu zonu atrašanās vietu, tiek izmantota objektīva diagnostika, izmantojot dažādas metodes iekšējo struktūru attēlu iegūšanai.
Līdz šim labos medicīnas centros tiek izmantota rentgenogrāfija (pētījums tiek veikts dažādās projekcijās), MRI, CT, ultraskaņas diagnostika un artroskopija. Tehnikas izvēli nosaka klīniskās izmeklēšanas rezultāti (aptauja, izmeklēšana, audu palpācija un diagnostisko izmeklējumu veikšana), kā arī ārstniecības iestādes diagnostikas nodaļas tehniskās iespējas.
Radiogrāfija
Traumapunktā uzreiz pēc cietušās personas ārstēšanas visbiežāk veic rentgenu. Metode ļauj vizualizēt rupjus pleca locītavas kaulu struktūru anatomiskās integritātes un attiecības pārkāpumus (kaula lūzums, mežģījums) un tās saišu aparātu.
Tā kā radiogrāfijas laikā cilvēka ķermenis ir pakļauts starojuma iedarbībai, šo pētījumu var veikt ne visām pacientu kategorijām (grūtniecība un zīdīšanas periods ir medicīniskas kontrindikācijas rentgena izmeklējumiem).
Tomogrāfija
Datortomogrāfija vai magnētiskās rezonanses attēlveidošana ir audu attēlveidošanas metodes ar skenēšanu pa slāņiem. Tas ļauj noteikt pat nelielas izmaiņas tajos. Šo pētījumu veikšana ir saistīta ar mazāku starojuma iedarbību. Tomogrāfija bieži tiek veikta, lai diagnosticētu patoloģiskas izmaiņas cīpslās, kas izraisīja to plīsumu.
Ultraskaņas izmeklēšana (ultraskaņa) ir drošs paņēmiens dažādu struktūru attēlveidošanai, kurā pacienta ķermenis nav pakļauts starojuma iedarbībai. Galvenā indikācija pleca locītavas ultraskaņai ir iekaisuma izmaiņu noteikšana audos, kā arī sinoviālā šķidruma tilpuma noteikšana (sinoviālā šķidruma tilpuma palielināšanās locītavas dobumā liecina par izteiktu iekaisuma reakciju).
Artroskopija
Lielākajai daļai izmaiņu muskuļu un skeleta sistēmas struktūrās ir līdzīgi klīniskie simptomi. Tāpēc, izmantojot diagnostikas metodes, tiek veikta ticama etioloģijas noskaidrošana, izmaiņu pakāpe.
Mūsdienu pētījumu metodes ietver muskuļu un skeleta sistēmas struktūru vizualizāciju, izmantojot rentgenogrāfiju vai fluoroskopiju, endoskopiskās metodes (artroskopiju), tomogrāfiju (metodes ar augstu attēlveidošanas separācijas jaudu), ultraskaņas izmeklēšanu.
Lai noteiktu slimības cēloni, kā arī noteiktu funkcionālo izmaiņu smagumu, tiek noteikti laboratorijas testi.
.
Lai ticami noteiktu traumas atrašanās vietu, raksturu un smagumu, ortopēds traumatologs nosaka papildu pārbaudi. Tas ietver iekšējo struktūru vizualizācijas paņēmienus.
Tie ietver rentgenogrāfiju, tomogrāfiju ar slāņu audu skenēšanu (audu vizualizāciju var veikt, izmantojot rentgena starus vai atomu kodolu rezonanses efektu magnētiskajā laukā), muskuļu un skeleta sistēmas komponentu ultraskaņu, kā arī artroskopiju. (minimāli invazīva diagnostikas un ārstēšanas metode).
Izmeklēšanas metodes izvēli nosaka ārsta veiktās pārbaudes rezultāti, kā arī ārstniecības iestādes tehniskās iespējas.
.
Ārstēšana
Efektīva plecu locītavas tendinīta ārstēšana palīdz kompleksi ietekmēt patoloģiju. Šajā procesā svarīgas ir ne tikai medicīniskās manipulācijas, bet arī dziļa pacienta izpratne par slimības būtību.
Parasti tiek izmantotas dažādas ārstēšanas metodes:
- Medicīniskā terapija.
- Fizioterapija.
- Ārstnieciskā vingrošana.
- Masāža.
- Darbība.
Vienas vai citas metodes izvēle balstās uz slimības gaitas īpatnībām un organisma īpašībām. Tāpēc terapeitiskā programma tiek izstrādāta katram pacientam individuāli.
Tajā pašā laikā īpaša uzmanība tiek pievērsta skartā pleca izkraušanai un atpūtas radīšanai. Faktori, kas izraisa sāpju parādīšanos, ir pēc iespējas jānovērš, līdz pat šalles pārsēja nēsāšanai. Tomēr ilgstoša locītavas imobilizācija nav ieteicama.
Plecu tendinīta terapeitiskie pasākumi ir atkarīgi no patoloģijas stadijas.
Tendinīta attīstības I stadijā pietiek ar īslaicīgu pleca slodzes likvidēšanu un tā mobilitātes ierobežošanu (imobilizāciju). 2-3 nedēļas jāizvairās no sāpēm izraisošām kustībām. Terapeitiskie vingrinājumi plecu muskuļu nostiprināšanai un mobilitātes palielināšanai tiek veikti, pakāpeniski palielinot slodzi.
Parādīti arī NPL grupas medikamenti iekšā līdz 5 dienām un lokāli. Vietējā terapija ar NPL un tiek veikta 2 nedēļas. akūtā periodā. Ar ilgstošu kursu efektīvas ir ziedes, kas uzlabo asinsriti (ar kapsaicīnu utt.).
Otrajā stadijā ārstēšana jāpapildina ar injekcijām locītavas dobumā (lidokaīns, bupivakaīns kombinācijā ar triamcinolonu). Patoloģijas diagnostikā tiek izmantoti anestēzijas līdzekļi ar īsu darbību, terapeitiskam efektam tiek lietotas zāles ar ilgstošu iedarbību. Muskuļu relaksantus lieto tikai pie izteiktām sāpēm un retos gadījumos (daudz blakusparādību).
Atveseļošanos paātrina fizioterapeitiskās procedūras: elektro- un fonoforēze, magnētiskās strāvas, krioterapija, lāzerterapija, ultraskaņa un parafīna aplikācijas.
III stadijā ar iepriekš minēto ārstēšanu tiek veikta akromiālā procesa priekšējās daļas rezekcija. Ja konservatīvie pasākumi neizdodas un attīstās vazokonstrikcija, ir indicēta rētaudu ķirurģiska noņemšana un daļēja cīpslu aponeurožu izgriešana.
Smagāku bojājuma formu gadījumā pleca locītavas tendinīta ārstēšana sākas ar konservatīvu terapiju, izmantojot pretiekaisuma līdzekļus. Ja tiek diagnosticēts kaļķakmens tendinīts, tad tiek veikta sāls nogulsnes noņemšanas procedūra.
Lai to izdarītu, savienojumā ievieto divas adatas ar lielu caurumu un sāli izskalo ar fizioloģiskā šķīduma palīdzību. Pēc tam tiek pievienota aukstuma terapija, masāžas, fiziskās procedūras, ārstnieciskā vingrošana. Ja šādi pasākumi nenoved pie pozitīva rezultāta, tad nākas ķerties pie ķirurģiskām ārstēšanas metodēm.
Šajā gadījumā derētu izmantot artroskopu – medicīnas ierīci, kas aprīkota ar videokameru. Tas tiek ievadīts locītavas lūmenā un tiek veiktas nepieciešamās manipulācijas. Bet var veikt arī klasisku sloksnes operāciju.
Pēcoperācijas rehabilitācijas periods parasti sasniedz divus līdz trīs mēnešus, bet atgriezties ierastajā aktīvajā dzīvē varēs ne ātrāk kā pēc trim līdz četriem mēnešiem.
Bez medikamentu lietošanas ir grūti iedomāties kādas patoloģijas, arī tendinīta, ārstēšanu. Zāles lieto iekaisuma mazināšanai, sāpju un pietūkuma mazināšanai, muskuļu sasprindzinājuma mazināšanai un pleca locītavas darbības uzlabošanai.
Ņemot vērā deģeneratīvo procesu lielo nozīmi slimības attīstībā, jāiekļauj arī tie medikamenti, kas uzlabos vielmaiņas procesus pašā cīpslā, veicinot tās dziedināšanu.
Pozitīva ietekme ir kortikosteroīdu zāļu ievadīšanai bojājumā. Sāpīgums tajā pašā laikā ātri izzūd kopā ar iekaisuma procesu.
Injekcijas nevar pilnībā izārstēt cilvēku, bet tās var pilnībā samazināt kolagēna ražošanas ātrumu un tā degradāciju. Sakarā ar to tiek samazināts spēka līmenis, kā rezultātā var rasties pārtraukums. Šajā sakarā šī tendinīta ārstēšanas iespēja ir pamatota akūtā periodā, ne biežāk kā reizi 2 vai 3 nedēļās.
Pozitīvi ir tas, ka sevi ir pierādījuši iekšķīgi lietojamie nesteroīdie pretiekaisuma līdzekļi. Bet to ilgstoša lietošana ir ieteicama hroniska pārslodzes gadījumā. Pretsāpju līdzekļu un muskuļu relaksantu iecelšana ir pamatota.
Iedarbība rada želeju un ziežu lietošanu, kas satur nesteroīdos pretiekaisuma līdzekļus. Dažos gadījumos tās var aizstāt sistēmiskās tabletes.
- Pretiekaisuma līdzekļi (Artrozan, Dicloberl).
- Muskuļu relaksanti (Mydocalm).
- Hondroprotektori (Artra, Don).
- Asinsvadu (Solcoseryl).
- Vitamīni un mikroelementi.
- Hormoni (Diprospan, Kenalog).
- Vietējie anestēzijas līdzekļi (Novocain).
Pēdējās divas narkotiku grupas tiek izmantotas tikai vietējai lietošanai. Tos injicē skartās cīpslas zonā, lai novērstu sāpes. Kā vietējā terapija tiek izmantotas dažādas pretiekaisuma ziedes (Dolobene, Diklak).
Zāles jālieto saskaņā ar ārsta receptēm. Zāļu pašpārvalde ir stingri aizliegta, jo ir iespējama neparedzētu reakciju attīstība.
Labu papildu palīdzību var sniegt arī tradicionālā medicīna, kurai piemīt pretsāpju un pretiekaisuma īpašības:
- Kurkumīns ir efektīvs cīpslu iekaisuma ārstēšanā, ko pusgrama dienas devā lieto kopā ar ēdienu kā garšvielu. Viņš sevi pasludināja par lielisku līdzekli, kas mazina sāpes, labi tiek galā ar iekaisumu.
- Putnu ķiršu augļus uzstāj glāzē vārīta ūdens un dzer divas līdz trīs reizes dienā kā tēju. Ogu tanīni lieliski mazina iekaisumu un stiprina organismu.
- Glāzi samontētu Volotskas (valriekstu) riekstu starpsienu ielej ar puslitru degvīna. Trīs nedēļas uzstāj tumšā vietā. 30 minūtes pirms ēšanas paņemiet 30 pilienus tinktūras ar lielu daudzumu atdzesēta vārīta ūdens.
- Uzlējums, kas pagatavots no divu komponentu maisījuma, lieliski parādīja sevi: sarsaparilla saknes un ingvera saknes vienādās proporcijās. Tējkaroti sasmalcinātā sastāva aplej ar glāzi verdoša ūdens un dzer tējas vietā.
- Tēju vēlams dzert divas reizes dienas laikā.
- Pirmajā dienā pēc traumas sāpošajai vietai jāuzliek auksta komprese, nākamajās dienās priekšroka ir sasilšanas terapijai.
Sastiepumi ir ļoti izplatīta pleca locītavas trauma. Sastiepums noved pie cīpslu plīsumiem, kas izraisa stipras sāpes. Tas var būt saistīts ar lielu locītavu pārslodzi. Tādējādi problēma visbiežāk sastopama sportistiem, svarcēlājiem un cilvēkiem, kuri veic smagu darbu.
Jo vairāk cietušais kavējas ar ārstēšanu, jo sliktāk tas var ietekmēt viņa stāvokli, jo slimība var strauji progresēt. Vienkāršs plecu sastiepums var izvērsties par pleca bursītu.
Cīpslas plīsums ir jānošķir no pleca dislokācijas. Tā kā plecs ir kustīga ķermeņa daļa un dažās pozīcijās ne vienmēr ir stabila, audi var tikt bojāti.
Šādas traumas var izraisīt hroniskas sekas pleca locītavai. Lieta tāda, ka muskuļi, kas ieskauj plecu locītavu, tiek uzskatīti par pleca aizturēšanu.
Bieži vien plecu iekaisums sāk attīstīties ar tendobursītu (cīpslas maisiņa katars) un tendosinovītu (tendovaginīts, plecu locītavas apvalka katars).
Tikai pēc pirmo iekaisuma procesa pazīmju izpausmes slimība pāriet uz muskuļu un cīpslu reģionu. Šī komplikācija tiek diagnosticēta kā pleca locītavas tendinīts.
Pleca locītavas tendinīta izraisītāji
Ir daudz iemeslu, kas var izraisīt iekaisuma procesu pamošanos un tālāku attīstību cilvēka organismā. Lai uzvarētu slimību, jums ir jābūt skaidrai un precīzai izpratnei par tās etimoloģiju un ārstēšanas metodēm.
Tendonīta attīstībai ir vairāki iemesli:
- Pie pirmās riska grupas cilvēkiem, kuriem ir nosliece uz šo slimību, pieder basketbolisti, tenisisti, handbolisti, vesera vai šķēpmetēji, vingrotāji.
- Otrais ir cilvēki ar profesijām, kas prasa ievērojamu fizisko slodzi un lielu darba slodzi. Gandrīz visi būvdarbos iesaistītie (mūrnieki, apmetēji), transportlīdzekļu vadītāji (kravas vadītāji, taksisti) un citi.
- Traumas un mikrotraumas aktīva dzīvesveida dēļ.
- Cilvēki ar gan iegūtiem, gan iedzimtiem cīpslu attīstības traucējumiem (muskuļa elastības un elastības zudums).
- Problēmas ar mugurkaulu.
- Dažādas infekcijas slimības, kas izplatās pa asinsriti un skar vājākās ķermeņa vietas. Iemesls tam ir slikta ekoloģija un patogēnā flora.
- Dažādas stresa situācijas, depresīvi stāvokļi izraisa muskuļu spazmas un papildu stresu saistaudos.
- Zāļu lietošana un alerģiska reakcija uz tiem var izraisīt pleca locītavas iekaisumu.
- Iedzimta vai iegūta locītavu displāzija. Vairogdziedzera slimība vai diabēts.
- Samazināta imunitāte.
- Ilgstoša uzturēšanās ar stingru pārsēju vai apmetumu.
- Nepareiza atjaunojošā terapija rehabilitācijas procesā pēc ķirurģiskas iejaukšanās pleca locītavas rajonā.
- Plecu tendinīts var būt saistīts ar anatomiski nepareizu pleca locītavas attīstību, tās degradāciju, kas veido iekaisuma perēkli.
- Aukstā lietus iedarbība, ilgstoša caurvēja un citu nelabvēlīgu klimatisko apstākļu iedarbība.
Dzemdes kakla reģiona osteohondroze; reimatoīdais artrīts; osteoporoze (kaulu trauslums); vielmaiņas procesu neveiksme (podagra) un daudzi citi hroniskas slimības negatīvi ietekmē kaulu, muskuļu un saistaudu departamentus.
Plecu locītavas tendinīta simptomi
Pirmkārt, kā ar jebkuru iekaisuma procesu, plecu locītavas tendinītu pavada sāpes. Ir vairākas izpausmes:
- Primārais simptoms ir smeldzošas sāpes kustību laikā, bet, attīstoties tālāk, tās atgādinās par sevi pat miera stāvoklī.
- Parādīsies hiperēmiskas epidermas zonas (ādas apsārtums, ar spiedienu uz tām, muskuļu sablīvēšanās un drudzis).
- Pārvietojoties, pat bez īpašas ierīces (fonendoskopa) būs dzirdami klikšķi.
- Retos gadījumos ir neliels pietūkums, kas rada nelielas neērtības un samazina locītavas kustīgumu. Pacientam būs grūti paņemt priekšmetus, kas atrodas augstumā, drēbes var kļūt šauras plecos.
- Laika gaitā sāpes var pārvietoties uz elkoņa locītavu un sākt atklāties miega laikā.
- Sāpju sindroms var izpausties gan kā asas muguras sāpes, gan ilgstošas, vienmuļas sāpes.
Ja problēma tiek ilgstoši ignorēta, pacientam draud daļēja vai pilnīga muskuļu audu atrofija plecu rajonā. Ir diezgan grūti ārstēt šādu patoloģiju, un dažreiz tas ir vienkārši bezjēdzīgi.
Sāls nogulsnes pleca locītavā
Nepareiza dzīvesveida vai noteiktu slimību dēļ plecu zonas cīpslas tajās ir pakļautas sāls nogulsnēm. Šādos gadījumos ārsti diagnosticē pleca locītavas kaļķakmens tendinītu.
Plecu locītavas kustībās piedalās vairākas muskuļu grupas, no kurām katra ir atbildīga par noteiktu kustības virzienu. Supraspinatus muskulis ir atbildīgs par pleca nolaupīšanu uz sāniem, supraspinatus muskuļa cīpslas iekaisumu, ko pavada sāpju parādīšanās plecā, sauc par supraspinatus tendinītu.
Kurš ir visvairāk pakļauts tendinīta riskam?
Tiek uzskatīts, ka supraspinatus tendinīts skar cilvēkus, kuri profesionāli nodarbojas ar sportu, kā arī tiem, kuriem ir diezgan aktīvs un kustīgs dzīvesveids. Ikdienas nogurdinoši treniņi dara savu.
Taču arī cilvēkiem, kuri redz pilnībā izmērītu dzīvesveidu, var attīstīties supraspinatus muskuļa cīpslas iekaisums, piemēram, veicot neparastas fiziskas aktivitātes - mazgājot logus, skaldot malku u.c., tas ir, slodzi, ko ikdienā neveic cilvēks un tiek uzskatīts par viņam diezgan kritisku.
Maskava, sv. Bērziņa 17 bldg. 2, metro stacija Oktyabrskoje Pole
Maskava, sv. Koktebelskaya 2, bldg. 1, metro bulvāris Dmitrijs Donskojs
Maskava, Bolshoi Vlasevsky josla 9, Smoļenskas metro stacija
Veikt pierakstu
2009. gadā absolvējis Jaroslavļas Valsts medicīnas akadēmiju, iegūstot vispārējās medicīnas grādu.
No 2009. līdz 2011. gadam viņš izgāja traumatoloģijas un ortopēdijas klīnisko rezidentūru vārdā nosauktajā Klīniskajā neatliekamās palīdzības slimnīcā. N.V. Solovjovs Jaroslavļā.
No 2011. līdz 2012. gadam viņš strādāja par traumatologu-ortopēdu Rostovas pie Donas neatliekamās palīdzības slimnīcā Nr.
Tendinītam ir 3 slimības stadijas, ko nosaka rentgenogrāfija, saskaņā ar kuru tiek nozīmēta ārstēšana.
- Pirmais posms. Sākotnējā posmā tiek nozīmēta ambulatorā ārstēšana ar ieteikumiem ierobežotām kustībām skartajā ekstremitātē. Bet locītavas imobilizācija (maksimālā imobilizācija) ir kontrindicēta, jo šajā gadījumā tajā ir iespējami iekaisuma procesi, adhezīvā artrīta attīstība. Lai atvieglotu sāpju sajūtas un likvidētu iekaisuma procesu pleca locītavā, ortopēds izraksta pretiekaisuma līdzekļus. Fizioterapijas vingrinājumi pabeidz šo ārstēšanas posmu. To mērķis ir atjaunot pleca locītavas normālu darbību un stiprināt muskuļu grupas.
- Otrais posms. Ja pacientam tiek konstatēta šī slimības stadija, tad ārstēšanu papildina ar glikokortikoīdiem un vietējiem anestēzijas līdzekļiem, kurus ievada intraartikulāri. Pirmās zāles atvieglo cīpslas iekaisuma procesu, un pēdējie ļauj sasniegt ātru sāpju mazināšanu.
- Trešais posms. Visgrūtāk ir ārstēt tendinīta progresēšanas stadiju. Iepriekšējos posmos veiktās procedūras šeit ir neefektīvas. Ir nepieciešams noņemt (rezekciju) daļu no akromiona. Dažkārt ir indicēta plecu pārsiešana vispārējā anestēzijā, kurā ārsts "salauž" locītavas kapsulu, kas dod iespēju palielināt kustību apjomu. Tiek veikta arī kapsulas un rotatora manžetes pārgriešanas operācija, kas var būt klasiskā (atvērta pieeja) un artroskopiskā (mazs griezums). Pēc operācijas atkal tiek nozīmētas fizioterapeitiskās procedūras un vingrošanas terapija, un rehabilitācijas periods, kā likums, ilgst līdz trim mēnešiem. Kalcifiskā tendinīta ārstēšana sastāv no kaļķainu veidojumu un iekaisuma procesu likvidēšanas plecā. To var veikt konservatīvi vai ķirurģiski.
Ja slimības forma ir definēta kā viegla, tad šādas procedūras ir ierobežotas:
- Elektroterapija (sāpju sindroma noņemšana).
- ekstrakorporālā triecienviļņu terapija (zemas frekvences impulsu iedarbība uz slimo zonu ar paaugstinātu vibrāciju).
- Subakromāla infiltrācija (intensīva sāpju mazināšana).
- Ultraskaņas masāža (nodrošina enzīmu aktivāciju un uzlabo šūnu apgādi ar skābekli).
- Savienojuma mazgāšana (izmantojot punkcijas metodi, locītavu mazgā, kas ļauj noņemt kaļķainus veidojumus).
Ja ar šādu ārstēšanu vēlamais efekts netiek sasniegts, tad ortopēds nozīmē operāciju, kuras laikā tiek veikts griezums un caur to tiek izņemta kaļķu masa.
Dzīves ekoloģija. Veselība: supraspinatus ir mazs, biezs muskulis, kas atrodas horizontālā iedobē lāpstiņas augšdaļā. Supraspinatus stabilizē pleca locītavu un darbojas kopā ar deltveida kaulu, lai paceltu roku uz sāniem.
Supraspinatus ir mazs, biezs muskulis, kas atrodas horizontālā padziļinājumā lāpstiņas augšdaļā. Supraspinatus stabilizē pleca locītavu un darbojas kopā ar deltveida kaulu, lai paceltu roku uz sāniem.
Tāpat kā citi rotatora manžetes grupas muskuļi, tas ir piestiprināts augšdelma kaula augšdaļai. Tā dziļā atrašanās vieta zem trapecveida muskuļa augšējās daļas šķiedrām nedaudz apgrūtina zondēšanu.
Sāpju cēloņi supraspinatus muskulī ir tādas pašas problēmas kā infraspinatus muskulī (svara nešana rokās, atturēšanās no raustīšanās uz priekšu). Sprieguma punkti šajā muskulī parasti tiek salauzti kombinācijā ar kustību ierobežojumiem trapecveida un infraspinatus muskuļos.
Airētāji un svarcēlāji ir īpaši jutīgi pret šo apdraudējumu. Sāpes parasti parādās pleca augšdaļā, tieši deltveida muskuļa vidusdaļā. Viņa nolaižas līdz plecam, dažreiz apakšdelmam un elkoņa ārpusei. Ja supraspinatus muskulī ir sasprindzinājuma punkti, nevarēs pacelt roku, lai noskūtu vai izķemmētu matus, iebāzt roku aizmugurējā kabatā, aizmugurē piesprādzēt pogu.
Supraspinatus muskulī ir nedaudz sarežģīti lokalizēt spriedzes punktus, jo muskuļa atrodas zem trapecveida muskuļa, visticamāk, būs nepieciešama cita cilvēka palīdzība, kas, iedarbojoties uz spriedzes punktiem, uzlabos muskuļu stāvokli. muskuļu, kam nepieciešams spēks.
Apsēdieties uz krēsla, noliecieties pret tā muguru un nedaudz noliecieties. Tas ļaus trapecveida muskuļiem atslābt un nedaudz vieglāk sajust spriedzes punktus supraspinatus muskuļos.
Jūtiet pēc akromijas, a. tad sekojiet atpakaļ gar lāpstiņas mugurkaulu. Kad sasniedzat kaula brīvo malu pie mugurkaula, pārvietojiet roku apmēram 2,5 cm līdz pleca augšdaļai. Šeit stingri piespiediet trapecveida muskuli, lai sajustu saspringto un ļoti sāpīgo vietu.
Tas būs viens no supraspinatus muskuļa spriedzes punktiem. Nospiediet to 20-30 sekundes, un pakāpeniski jūs jutīsit atvieglojumu. Pēc tam, pavirzot roku 2,5 cm līdz pleca augšdaļai, var sajust vēl vienu saspringtu sāpīgu punktu. Izturieties pret viņu tāpat.
1. izstiepums: ielieciet roku aiz muguras vidukļa līmenī. Ar otru roku satveriet ievainotās rokas plaukstas locītavu un viegli pavelciet roku pāri viduklim un pēc tam uz augšu. Turiet šo pozīciju 15-20 sekundes.
Lāpstiņa un pleca kauls piedalās pleca locītavas veidošanā. Tāpēc, pirmkārt, vēlams ņemt vērā šo kaulu anatomiskos veidojumus, kas saistīti ar pleca locītavas topogrāfiju. Lāpstiņas ārējo leņķi attēlo locītavas dobums(cavitas glenoidalis), virs un zem, kas atrodas supraartikulāri(tuberkuloze supraglenoidāls) un subarticular (tuberkuloze infraglenoidale) tuberkuli. Augšējā malā netālu no ārējā stūra ir korakoīda process(processus coracoideus), mediāls, kuram ir lāpstiņas iecirtums(Incisura lāpstiņas). Korakoīds process un subarticular tuberkuloze ir atdalīti no lāpstiņas kakla glenoid dobuma(kolumns lāpstiņas). Asmens mugurkauls (spina lāpstiņas), nonāk akromijā(acromion) kam ir leņķis (angulus acromialis).



IN pleca kaula proksimālais gals (ospleca kauls) atšķirt galvu, anatomisko kaklu, lielus un mazus tuberkulus, starptuberkulāro rievu, ķirurģisko kaklu. Pleca kaula galva (caputhumeri) pārklāts ar hialīna skrimšļiem. Anatomisks kakls (arllitanatomicum) atdala pleca kaula galvu no pārējās tās daļas. Liels tuberkulozes { tuberkulozemajus) atrodas uz pleca kaula sānu virsmas un kalpo kā supraspinatus piestiprināšanas vieta (T.supraspinatus), infraspinatus (T.infraspinatus) un teres minors (T.teresvairākums), nodrošinot pleca ārējo rotāciju. Mazāks tuberkulozes (tuberkulozemīnus) atrodas uz pleca kaula priekšējās virsmas un kalpo kā zemlāpstiņas muskuļa piestiprināšanas vieta (T.subscapularis). Starptuberkulāra vaga (sulcusintertubercularis) kas atrodas starp lielāko tuberkulu un lielākā tuberkula virsotni (Kristatuberkulimajoris) vienā pusē un mazā tuberkula un mazā tuberkula cekuls (Kristatuberkuliminoris) no otras, kurā iet brachii bicepsa garās galvas cīpsla (T.bicepssbrachii).Ķirurģiskais kakls (kolumnschirurgicum) atrodas zem bumbuļiem un atbilst epifīzes skrimšļa atrašanās vietai.
pleca locītava (ariiculatiohumeri) ko veido pleca kaula galva (caputhumeri) un lāpstiņas locītavas dobums (cavitas glenoidalis scapulae).
Locītavas dobuma izmērs ir četras reizes mazāks par augšdelma kaula galvu, un tā apjoms palielinās, pateicoties skrimšļainajai locītavu lūpai (labrum glenoidale), kas vienlaikus ir arī amortizators, kas mīkstina pēkšņas kustības locītavā. Tomēr atlikušā neatbilstība ir pleca kaula dislokācijas cēlonis.
Starp korakoīda procesa ārējo galu un akromiona iekšējās virsmas vidusdaļu veidojas blīvs, 0,8-1 cm plats lig. coracoacromiale. Atrodoties virs locītavas, šī saite kopā ar akromionu un korakoīdu veido pleca arku. Arka ierobežo pleca nolaupīšanu uz augšu pleca locītavā līdz horizontālam līmenim. Virs rokas paceļas jau ar lāpstiņu.
Pleca locītavas locītavu telpa projicēts no priekšpuses uz korakoīda procesa augšpusi (palpēts zem atslēgas kaula ārējās daļas sulcus deltopectoralis dziļumā), no ārpuses - pa līniju, kas savieno atslēgas kaula akromiālo galu ar korakoīdu procesu, no aizmugures - zem akromiona, intervālā starp deltveida muskuļa akromiālo un spinous daļu
Pleca locītavas locītavas spraugas projekcija ārpusē un aizmugurē
Muskuļi. Galvenā loma pleca locītavas un tās kapsulu stiprināšanā pieder muskuļiem.
Apakšā no locītavas neaizsedzot kapsulu, ir gara galva m. tricepss, sākot no tuberculum infraglenoidale.
Ārā un augšā locītavu sedz deltveida muskulis, kas nav tieši savienots ar locītavas kapsulu. Muskuļi sastāv no aizmugures (mugurkaula), sākot no lāpstiņas mugurkaula, vidējā (akromiālā), kas rodas no akromiona, un priekšējām (atslēgas kaula) daļām. Pēc muskuļu šķiedras saplūšanas kopējā cīpsla tiek piestiprināta augšdelma kaula deltveida tuberositātei.
Zem deltveida muskuļa atrodas garās galvas cīpsla bicepss brachii, sākot no tuberculum supraglenoidale un iet caur locītavas dobumu. Cīpsla ierobežo pleca galvas kustību uz augšu un uz priekšu un notur kaulu locītavu galus.
Tad cīpsla atrodas starptuberkulārajā rievā, ko ieskauj starptuberkulārais sinoviālais apvalks un pēc tam savienojas ar īsa galva sākot no korakoīda procesa.
Locītava priekšā vāki 1) īsa galvam.bicepss 2) ejot viņai blakus m.coracobrachialis(sākas no korakoīda procesa augšdaļas un ir piestiprināts zem augšdelma kaula mediālās virsmas vidus gar mazākā tuberkula virsotni. F paceļ roku un ved uz viduslīniju), 3) m.subscapularis sākas zemlāpstiņu dobumā, kas piestiprināts pie mazākā tuberkula un tā cekulas. Cīpsla saplūst ar pleca locītavas kapsulas priekšējo virsmu, ko muskuļi velk kontrakcijas laikā. Gadījumos, kad subscapularis muskuļa cīpsla ar augšējo daļu nonāk locītavas dobumā, pēdējās augšējā priekšējā siena ir nedaudz novājināta. F - iekļūst plecā un piedalās tā nogādāšanā ķermenī. Inervācija n. subscapularis (C5-C7). Asins piegāde a. subscapularis. un arī 4) visvirspusēji izvietotās m.pectoralisvairākums, kas sākas no atslēgas kaula, krūšu kaula, 2-7 ribu skrimšļiem, piestiprinoties lielā tuberkula cekulam. F- vada un pagriež plecu uz iekšu. Inervācija n. pectoralis medialis et lateralis (C5-Th 1). Asins piegāde a. thoracoacromialis, thoracica lateralis.
Aiz muguras un no augšas pleca locītavu sedz cīpsla m.supraspinatus, kas sākas supraspinous fossa, iet zem akromiona, pievienojoties lielajam augšdelma kaula tuberkulam. Termināla cīpsla saplūst ar locītavas kapsulas aizmugurējo virsmu un kontrakcijas laikā to atvelk, novēršot bojājumus. F- nolaupa plecu, nedaudz pagriežot to uz āru. Inervācija n. Suprascapularis (C5-C6). Asins piegāde a. Suprascapularis, circumflexa scapula.
Aiz muguras pleca locītava atrodas arī cīpsla m.infraspinatus, kas sākas gandrīz no visas infraspinatus fossa virsmas un ir piestiprināts pie pleca kaula lielā tuberkula zem stiprinājuma punkta m. supraspinatus un virs cīpslas piestiprināšanas vietas m. teres minors. Infraspinatus muskulis ir sapludināts ar kapsulu, no augšas pārklāts ar deltveida un trapecveida muskuļiem, bet apakšējās daļās - platais dorsi un lielais apaļais muskulis. F- paceļ pacelto roku atpakaļ un pagriež plecu uz āru. Inervācija n. Suprascapularis (C5-C6). Asins piegāde a. Suprascapularis, circumflexa scapula.
Turklāt, aiz muguras pleca locītava, ko klāj cīpsla m.teresnepilngadīgais sākot no lāpstiņas sānu malas un piestiprināts pie pleca kaula lielā tuberkula. Cīpsla saplūst ar pleca locītavas locītavas kapsulas aizmugurējo virsmu un, saraujoties, velk kapsulu prom. F- noliec plecu (pagriež plecu uz āru), nedaudz atvelkot to atpakaļ. n.axillaris (C5-C6) inervācija. Asins piegāde a. cirkumflexa lāpstiņa.
Tādējādi no augšas un aiz muguras locītavas kapsulu stiprina saites un muskuļu cīpslas, bet no apakšas un no iekšpuses šāda stiprinājuma nav. Tas lielā mērā ir atbildīgs par to, ka vairumā gadījumu pleca kaula galva ir izmežģīta uz priekšu un uz iekšu.
Pleca locītavas locītavas kapsula brīvs un salīdzinoši plāns. Tas ir piestiprināts uz lāpstiņas pie locītavas dobuma kaula malas un, nosedzot pleca galvu, beidzas pie anatomiskā kakla. Šajā gadījumā abi tuberkuli paliek ārpus locītavas dobuma.
Pleca locītavas locītavas kapsula. aizmugurējais skats Un.
No iekšpuses un no apakšas locītavas kapsula ir piestiprināta daudz zemāk, pleca ķirurģiskā kakla līmenī, veidojot tā saukto paduses vērpes, recessus axillaris.
Locītavas kapsulas šķiedru slānis ir sabiezētas un vājas vietas. Sabiezināti veidojas sakarā ar saites, visizteiktākā no tām ir lig. coracohumerale, sākot no coracoid procesa ārējās malas un virzoties uz lielajiem un mazākā mērā uz mazajiem augšdelma kaula bumbuļiem. Turklāt lielākā daļa tās šķiedru ir ieaustas kapsulā augšējā un aizmugurējā daļā. Saite atrodas starp supraspinatus un subscapularis muskuļu cīpslām. Nestabils rodas 59% gadījumu.
Saites un pleca arka
Maz attīstīta (labāk definēta uz kapsulas iekšējās virsmas) t.s glenohumerālās saites, ligg. glenohumerale, vai Plūdu kūļi[Plūdi], augšā, vidū un apakšā. Tie ir izstiepti starp anatomisko kaklu un labrum glenoidale. Starp saišķiem joprojām ir vājie punkti. Kapsula ir īpaši plāna starp vidējo un apakšējo saiti - šī vieta ir kapsulas priekšējais "vājais punkts". Ja nav vidējās saites (notiek 1/6 gadījumu), var viegli iegūt mežģījumu pleca locītavā.
Plūdu un starptuberkulārās volvulas saites

inversijas. Plecu locītavas dobums ir paplašināts trīs dēļ inversijas(sinoviālās membrānas izvirzījumi): paduses, starptuberkulāri un zemlāpstiņas. Vērpes laikā locītavas kapsula ir vismazāk izturīga pret spiedienu no tās dobumā uzkrātā šķidruma, un ar strutojošu artrītu tieši šeit strutas ielaužas blakus esošajās zonās, veidojot para-locītavas svītras.
Paduses volvulus(recessus axillaris) atbilst kapsulas priekšējai-apakšējai daļai, kas atrodas spraugā starp subscapularis un tricepsa muskuļa garās galvas sākumu un nolaižas līdz pleca ķirurģiskajai spraugai. Tūlīt mediāli no paduses vērpes tā piestiprināšanas vietā pie ķirurģiskā kakla pāriet paduses nervs, kas, izmežģījoties, bieži tiek bojāts un iesaistīts artrīta procesā. Aiz paduses vērpes ir pārklāts m.teres minor, kas ļauj tam pietuvoties caur spraugu starp šo muskuļu un infraspinatus, nesaskaroties ar paduses nervu, kas iet četrstūra caurumā. Paduses vērpes, kas ir brīvākas un atrodas zemāk, var kalpot kā galvenā strutu uzkrāšanās vieta locītavas iekaisuma laikā. Ceļi strutojošu svītru izplatībai no paduses vērpes uz leju caur 3. vai 4. sānu caurumiem paduses dobumā vai gar tricepsa garo galvu pleca aizmugurējā fasciālajā gultnē.
Intertuberkulāra inversija būtībā attēlo bicepsa garās galvas cīpslas sinoviālo apvalku. Tas atrodas uz pleca kaula proksimālā gala anterolaterālās virsmas intertuberkulārajā rievā. Šajā zonā locītavas kapsula tiek izmesta tilta veidā pāri rievai, un tad tikai tās sinoviālais slānis turpinās rievā, veidojot pirkstam līdzīgu kabatu, kas ieskauj brachii bicepsa garās galvas cīpslu un beidzas akli. pleca kaula ķirurģiskā kakla līmenī. Tā kā starptuberkulārās vērpes blīvi pārklāj cīpslas, strutas caur to izlaužas reti. Ja tas notiek, strutas nokļūst subdeltoidālajā telpā un pleca priekšējā fasciālajā gultnē ar sekundārām svītrām gar neirovaskulāriem saišķiem.
Zemlāpstiņas volvulus atrodas lāpstiņas kakla priekšējās-augšējās daļas līmenī un ir zemlāpstiņas muskuļa sinoviālais maisiņš, ( bursasinoviālissubscapularis), kas atrodas uz locītavas kapsulas priekšējās virsmas zem lāpstiņas cīpslas augšējās daļas un vienmēr sazinās ar locītavas dobumu ar vienu vai diviem caurumiem. Kad plīst zemlāpstiņas vērpes, strutas izplatās aizmugurē un mediāli sublāpstiņu kaulšķiedru gultnē vai padusē.
Somas un pagriezieni

Sinoviālās somas. Ap locītavu ir ievērojams skaits sinoviālo maisiņu, kas veido muskuļu-cīpslu veidojumu slīdošo aparātu.
Papildus jau zināmajām bursasinoviālissubscapularis(apakšlāpstiņas vērpes), kas atrodas uz deltveida un subklāvja apgabala robežas, starp lāpstiņas kaklu un zemlāpstiņas muskuļa cīpslu, ir arī augstāks un virspusējs. bursasubcoracoidea, kas atrodas starp korakoīda procesa pamatni un subscapularis muskuļa cīpslas augšējo malu. Bieži vien zemknābja formas soma ir arī tāda pati kā zemlāpstiņa ziņots ar pleca locītavas dobumu.
Pleca locītavas sinoviālo maisiņu atrašanās vieta. Skats no priekšas

Bieži vien šīs divas somas saplūst. Bursam.coracobrachialis kas atrodas zem korakoīda procesa un un sākuma m.coracobrachialis. Tas bieži sazinās ar locītavu dobumu.
Virs lielā tuberkula un supraspinatus muskuļa cīpslas atrodas ievērojams bursasubdeltoideja, kas bieži sazinās ar virs tā esošo subakromiālo bursu (bursa subacromialis). Pēdējais maiss atrodas starp acromion un lig. Coracoacromiale. Abi šie maisiņi ar locītavu dobumu parasti netiek sazināties.
bursa subacromialis, bursa subdeltoidea un bursa subtendinea infraspinati
Infraspinatus muskuļa piestiprināšanas vietā lielākajam tuberkulam ir bursasubtendīnainfraspināti(dažreiz sazinoties ar locītavas dobumu).
Šķērsgriezums pleca kaula galvas līmenī
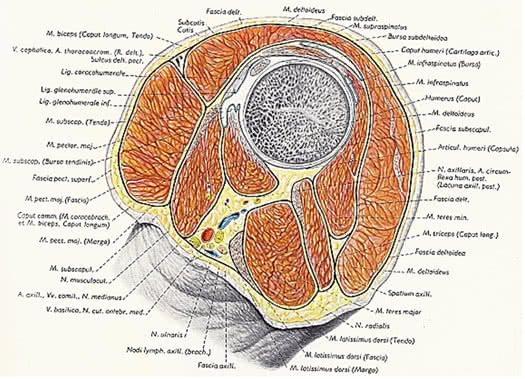
Plecu locītavas reģionā papildus tiem, kas tika apspriesti iepriekš, ir vairāki sinoviālie maisiņi, kas nav saistīti ar locītavas dobumu. Bursa m. latissimi dorsi subtendinea viena vai divu apjomā atrodas muskuļa piestiprināšanas zonā pie pleca kaula uz tā priekšējās virsmas. Lielā apaļā muskuļa piestiprināšanas vietā pleca kaula mazā tuberkula cekulā atrodas bursa subtendinea m. teretis majoris. Starp lielā tuberkula cekuli un lielā krūšu muskuļa cīpslu atrodas bursa subtendinea m. pectoralis majoris. Ir nepastāvīga bursa m. supraspinati.
Plecu locītavas sinoviālie maisiņi
Sinoviālajiem maisiņiem ir liela nozīme pleca locītavas patoloģijā un tie var būt iekaisuma procesa attīstības sākums gan locītavā, gan apkārtējās šūnu telpās.
Pleca locītavas kapsulas pastāvīgie inervācijas avoti ir paduses (C5-C6) un suprascapular nervi (C5-C6).
Ir iespējams bojāt suprascapular nervu traumas gadījumā ar ievērojamu lāpstiņas nobīdi uz sāniem vai dorsāli.
Tajā pašā laikā ir zināms suprascapular nerva tuneļa sindroms, ko 1960. gadā pirmo reizi aprakstīja N. Kopell, W. Thompson ar nosaukumu "slazds" neiropātija no šī nerva. Lai izprastu sindroma ģenēzi, ir jāņem vērā daži topogrāfiskie un anatomiskie fakti. Suprascapular nervs rodas no pleca pinuma augšējā stumbra, veidojoties no C5 un C6 saknēm. Nervs iet uz leju aiz pleca pinuma līdz lāpstiņas augšējai malai. Pie lāpstiņas augšējās malas nervs iziet cauri suprascapular iecirtumam, ko lāpstiņas augšējā šķērssaite pārvērš par atveri. Izejot cauri iecirtumam, nervs sasniedz lāpstiņas aizmugurējo virsmu supraspinatus fossa. Šeit tas inervē supraspinatus muskuļu, dod locītavu zarus plecam un acromioclavicular locītavām. Pēc tam tas apvijas ap lāpstiņas mugurkaula sānu malu un sasniedz galu infraspinatus muskulī, ko arī inervē.
Nerva pāreja suprascapular foramen ir saistīta ar saspiešanu nervu sasprindzinājuma un locīšanas laikā pāri atveres malai. Līdzīgs stāvoklis var rasties ar piespiedu, ķermeņa viduslīnijas šķērsošanu, rokas aduktīvu kustību. Šī kustība izraisa lāpstiņas rotāciju un pārvietošanos ap krūškurvja aizmuguri. Šī kustība palielina nerva sasprindzinājumu (palielinās attālums no nerva kakla izcelsmes līdz suprascapular iecirtumam), kā rezultātā nervs tiek pakļauts saspiešanai. Kā suprascapular nerva tuneļa sindroma diagnoze tiek izmantota “Napoleona poza” (roku krustošana uz krūtīm). Tajā pašā laikā saspringti iztaisnota roka pasīvi virzās uz otru ķermeņa pusi ar tās viduslīnijas krustojumu. Ar šo kustību lāpstiņas pārvietošana izraisa ārkārtīgi izteiktas sāpes nerva sasprindzinājuma un saspiešanas rezultātā.
Suprascapular nervam nav ādas sensoro zaru, bet tas nes propriosensitivitāti no inervētiem muskuļiem un locītavām. Tāpēc, saspiežot nervu, sāpes tiek raksturotas kā dziļas, "nogurdinošas", sāpīgas, lokalizētas lāpstiņas rajonā gar pleca muguru un ārējo virsmu.
Suprascapular nerva tuneļa sindroma diagnostikā tiek izmantota arī sāpju parādīšanās, palpējot suprascapular nerva projekcijas vietu pie ieejas lāpstiņas iecirtumā.
Paduses nerva bojājumi var rasties, kad plecs ir izmežģīts, ar spēcīgu roku vilkšanu, lai novērstu dislokāciju, ( vienu no 7 pleca mežģījumiem sarežģī nervu paralīze, ko izraisa pleca pinuma zaru primārā stiepšanās) daudz retāk kā izolēts ievainojums. Tas izpaužas ar deltveida muskuļa parēzi vai paralīzi, aktīvas plecu nolaupīšanas neesamību, ādas jutīguma zudumu deltveida muskulī un gar pleca priekšējo virsmu. Klīniski un radioloģiski tiek noteikts pleca kaula galvas nobīde uz leju, kas stimulē pleca subluksāciju jeb dislokāciju.
Paduses nerva novietojums blakus paduses volvulusam neizslēdz iekaisuma pāreju uz nervu pie omatrozes.
Paduses nerva pāreja četrstūra caurumā izraisa šī nerva saspiešanas iespēju, jo. šis caurums ievērojami sašaurinās, vienlaikus nolaupot un saliekot plecu. Ir aprakstīti zobārstu paduses nerva saspiešanas gadījumi, kas bieži vien bija spiesti veikt profesionālas kustības (nolaupīšana un vienlaicīga pleca saliekšana), kas noveda pie nerva atkārtotas traumatizācijas (Zhulev N.M. et al., 1992).
Asins piegāde aa. circumflexae humeri anterior et posterior un papildus caur deltveida un akromiālajiem zariem no a. thoracoacromialis.
Dažreiz pārvietotā pleca galva nospiež padusē esošos traukus. Kamēr dislokācija nav samazināta, roka var palikt ciāniska un auksta. Retos gadījumos notiek paduses artērijas plīsums un traumatiskas aneirisma veidošanās, īpaši, mēģinot ar vardarbīgām manipulācijām samazināt veco dislokāciju.
DAŽI PLECA LOCĪTAVU MUSKUĻU TOPOGRĀFISKĀS ANATOMIJAS ASPEKTI
Pleca locītavas rajonā ir dažādi anatomiski veidojumi (kauli, skrimšļi, muskuļi, sinoviālie maisiņi, asinsvadi, nervi u.c.) patoloģiskas izmaiņas, kurās var izpausties ar dažādiem klīniskiem simptomiem, un ir jāsāk. izprast tās būtību, skaidri izprotot šo anatomisko struktūru uzbūvi, relatīvo stāvokli un funkcijas.
Šī īsā apskata mērķis ir aplūkot dažas plecu locītavas zonas muskuļu slāņa struktūras topogrāfiskās un anatomiskās iezīmes.
Muskuļu patoloģija, kas atrodas pleca locītavas zonā, izraisa mobilitātes ierobežojumus tajā un sāpju parādīšanos vietās, kas atrodas blakus locītavai. Muskuļu patoloģijas cēlonis, pirmkārt, ir akūta vai hroniska trauma, kas var izraisīt cīpslu plīsumu vai deģeneratīvu izmaiņu attīstību muskuļos, cīpslu audos vai pat locītavas kapsulā. Izolēta spriedzes un sāpju fokusa parādīšanos muskuļos pavada sāpju apstarošana blakus esošajos anatomiskajos reģionos. Šie stāvokļi ir aprakstīti ar dažādiem nosaukumiem (muskuļu reimatisms, miofasciālais sindroms, miofascīts un utt.). Atsevišķu muskuļu bojājumi, kas atrodas netālu no pleca locītavas, ir saņēmuši dažādus nosaukumus (apsaldēts plecs, sudraba dolāra sāpju simptoms, plecu sāpju simptoms, subdeltoīda bursīta imitācija un utt.).
Pleca locītavai ir daudz plašāks kustību diapazons nekā jebkurai citai locītavai. Izvelkamā kapsula un maza, plakana locītavu virsma nodrošina šādu mobilitāti.
Kustības pleca locītavā tiek veiktas ap trim galvenajām asīm: ap frontālo - fleksija (augšējās ekstremitātes pārvietošana uz priekšu un augšup) un pagarināšana (ekstremitātes kustība atpakaļ un uz augšu); ap sagitālu - nolaupīšana (ekstremitāļa pārvietošana uz sāniem un uz augšu) un addukcija (ekstremitāļa pārvietošana uz leju uz ķermeni); ap vertikālo asi - nolaistas ekstremitātes pagriešana ar plaukstu uz iekšu (pronācija) un rotācija ar plaukstu uz āru (supinācija). Locītavā iespējama arī apļveida kustība (apriņķdukcija) - kustība pārmaiņus ap daudzām asīm, kad visa ekstremitāte raksturo konusa formu. Saskaņā ar VA Gamburcevu (1973), kustību amplitūda (span) pleca locītavā parasti vecumā no 10 līdz 40 gadiem mainās šādās robežās (sākotnējā pozīcija - ekstremitāte ir nolaista gar ķermeni): locīšana - 181- 179 °; pagarinājums - 89-85 °; – 184-179°; pronācija - 103-102 °; supinācija - 45-42 °. Turklāt fleksija un nolaupīšana virs ekstremitātes horizontālā stāvokļa notiek kombinācijā ar plecu jostas kustību.
Muskuļi (supraspinatus, infraspinatus, teres minor un subscapularis), kas rotē plecu formuROTATORA APROJE (BasmajianJ.V . 1978). Visi šie muskuļi, sākot no lāpstiņas, ir piestiprināti pie pleca kaula lielajiem un mazajiem bumbuļiem.
Supraspinatus, infraspinatus un subscapularis muskuļu cīpslas katrā pusē veido biezu nepārtrauktu slāni, kas pielodēts pie apakšējās locītavas kapsulas un atdalīts no deltveida muskuļa un akromiālā procesa ar gļotādu maisiņu.
Svarīga rotatora manžetes muskuļu funkcija ir stabilizēšanaaugšdelma kaula galvas glenoid fossa roku kustību laikā. Ar rotatora aproci veidojošo muskuļu patoloģiju var rasties galvas decentralizācija, kas izraisa sāpes un kustību traucējumus pleca locītavā.
Šajā sakarā mēs apsvērsim dažas praktiskās topogrāfiskās un anatomiskās iezīmes katra muskuļa struktūrai, kas veido rotatora aproci.

supraspinatus muskulis mediālais gals ir piestiprināts pie lāpstiņas supraspinous fossa, bet sānu gals, kas iet zem akromiona, uz augšdelma kaula lielā tuberkula augšdaļas.

Zinot supraspinatus muskuļa piestiprināšanas punktus un gaitu, tas palīdz izprast tā darbību, kuras ideja ļauj labāk izprast dažus punktus, kas saistīti ar šī muskuļa patoloģiju. Supraspinatus muskulis nolaupa plecu un ievelk augšdelma kaula galvu mediāli glenoidālajā dobumā, kas neļauj galvai virzīties uz leju, kad roka ir brīvi nolaista. Pamatojoties uz to, mehānisms kļūst skaidrs patognomonisks supraspinatus muskuļa cīpslas pilnīgam pārrāvumam "krītošas rokas" simptoms. Roka, pasīvi pacelta vertikālā stāvoklī, nokrīt, mēģinot to nolaist, t.i. pacients nevar to aktīvi turēt nolaupīšanas stāvoklī. Pilnīga supraspinatus muskuļa cīpslas plīsuma gadījumā tikai deltveida muskulis nevar pilnībā nolaupīt plecu, un šādiem pacientiem tas kļūstlāpstiņas kustības dēļ ir iespējams aktīvi nolaupīt roku tikai līdz 60 °.
Fakts, ka supraspinatus muskuļa galvenā funkcija ir plecu nolaupīšana, ļauj noskaidrot galveno pacientu ar šī muskuļa patoloģiju sūdzību par sāpēm, kas palielinās līdz ar.ekstremitāšu kustība uz sāniem un uz augšu. Un miera stāvoklī, kas ir raksturīgi, sāpes nav intensīvas un ir trulas.
Plecu nolaupīšanas pārkāpums izskaidro grūtības, kas rodas, ja tiek bojāts supraspinatus muskulis, grūtības, ar kurām pacienti saskaras, paceļot rokas pie galvas, lai ķemmētu matus, iztīrītu zobus utt.
Kad supraspinatus muskulis ir bojāts, parādās tā šķiedru sasprindzinājums, kas traucē normālu pleca kaula galvas slīdēšanu glenoid fossa. Acīmredzot tas izskaidro kraukšķēšanu vai klikšķēšanu pleca locītavas zonā, kas rodas dažiem pacientiem ar supraspinatus muskuļa patoloģiju, kas izzūd pēc muskuļu sasprindzinājuma likvidēšanas.
Muskuļa topogrāfiskās anatomiskās atrašanās vietas iezīmes izraisa sāpju parādīšanos supraspinatus muskuļa patoloģijā plecu joslā. Sāpes ir īpaši izteiktas deltveida locītavas vidū. Un šī sāpju lokalizācija, ņemot vērā atrašanās vietu virs supraspinatus muskuļa cīpslas un lielāks augšdelma kaula tuberkuls bursasubdeltoidea ( somas izmērs aptuveni atbilst pacienta plaukstai) bieži tiek kļūdaini uztverts kā subdeltoīda bursīta simptoms (subdeltoīda bursīta simulators) Šādos gadījumos kā viena no diferenciāldiagnostikas metodēm var palīdzēt punktveida sāpju noteikšana supraspinatus muskuļa rajonā, kurā pēc šādu palpācijas sāpīguma punktu konstatēšanas tiek ievadīti lokālie anestēzijas līdzekļi diagnostikas un terapijas nolūkos. mērķiem. Ņemot vērā, ka supraspinatus muskuļu inervē suprascapular nervs, tiek ierosināts ( SkillernP. G .), lai mazinātu sāpes plecu joslā, kas neatrada izskaidrojumu, ko pavada sāpīgums, palpējot supraspinatus muskuļu, lai bloķētu suprascapular nervu.
Bursasubdeltoidea, bursasubacromialis atrašanās vieta attiecībā pret m. supraspinatus un acromion
Virs subdeltoīda maisa atrodas starp akromionu un lig. coracoacromiale subakromāls maisiņš. Visbiežāk šīs somas sazinās savā starpā. Katra pleca nolaupīšana no 60° līdz 120° rada berzi starp supraspinatus cīpslu un akromiālo procesu, ko samazina gļotādas maisiņa klātbūtne, kas atrodas starp tām.
Sazināties m. supraspinatussacromione rokas nolaupīšanas laikā


Laika gaitā, īpaši cilvēkiem, kas nodarbojas ar smagu fizisku darbu, kas saistīts ar smagām plecu kustībām, tiek bojātas somas sienas, un tā pārstāj kalpot kā pietiekama aizsardzība. Pastāvīga atkārtota traumatizācija izraisa deģeneratīvas izmaiņas cīpslās un locītavas kapsulā. Šādas deģeneratīvas izmaiņas rada noslieci uz supraspinatus cīpslu pārkaļķošanos. Šādas nogulsnes palielina spiedienu uz akromiālo procesu, kas padara sāpes daudz asākas nekā ar vienkāršu cīpslu apvalku iekaisumu.Noberztas nekrotiskās šķiedras ir ārkārtīgi jutīgas pret jebkādiem bojājumiem un vienkāršs kritiens vai pēkšņs muskuļu sasprindzinājums var izraisīt nepilnīgu vai pat pilnīgu plīsumu. no cīpslām. Deģeneratīvas izmaiņas var izplatīties uz blakus esošo bicepsa muskuļa garo galvu, kas spontāni plīst, vai uz visiem kapsulas audiem, izraisot periartrītu un periartikulāru saaugumu veidošanos. Viens no supraspinatus muskuļa cīpslas iekaisuma simptomiem var būt sāpes, kad plecs tiek nolaupīts diapazonā no 60 līdz 120 °, t.i., diapazonā, kad cīpsla ir saspiesta ar akromiālā procesa malu. Pēc tam, kad ekstremitāte ir pilnībā nolaupīta, kustības pārstāj būt sāpīgas, jo jutīgo zonu aizsargā akromiālais process, nevis saskaras ar to. Tāpat, plecam nolaižoties, atkal parādās ass jutīgums starp 120° un 60° nolaupīšanu. Šis simptoms var būt atšķirīgi nozīmīgs, jo pleca locītavas artrīta gadījumā sāpes parādās uzreiz, sākoties kustībām un turpinās ar visu kustību diapazonu. Ar saaugumiem pleca locītavas zonā sāpes rodas, kad plecs ir nolaupīts par 70-80 °, bet turpinās ar turpmāku nolaupīšanu.
infraspinatus muskulis Īpaša nozīme diferenciāldiagnozē reimatoloģijā ir informācijai par infraspinatus muskuļa patoloģiju. Daudzi autori norāda, ka sāpes, kas rodas no infraspinatus muskuļa, ļoti precīzi imitē sāpes, kas rodas pašā pleca locītavā (plecu sāpju simptoms, un tos var sajaukt ar pleca locītavas artrīta simptomiem.Kad tiek skarts infraspinatus, galvenā sāpju lokalizācija ir pleca locītavas priekšējais reģions, taču sāpes var tikt projicētas arī uz leju, priekšējā-sānu reģionā. plecu. Šāda veida sāpes prasa noskaidrot muskuļa atrašanās vietu.
Infraspinatus muskulis sākas no vairāk nekā 2/3 no lāpstiņas infraspinatus fossa virsmas un iet uz sāniem un ir piestiprināts pie pleca kaula lielā tuberkula aizmugurējās virsmas.

Muskuļi no augšas pārklāti ar deltveida un trapecveida muskuļiem, bet apakšējās daļās - platais dorsi un lielais apaļais. Asins piegāde a. Suprascapularis, circumflexascapula . Ar sāpēm plecu locītavā, ko izraisa infraspinatus muskuļa patoloģija, ir iespējams noteikt lokālo sāpju zonas pašā muskulī, izmantojot dziļu palpāciju. Visbiežāk sāpes tiek konstatētas punktā zem lāpstiņas mugurkaula mediālās 1/3 sānu robežas un vienādā attālumā no mugurkaula un lāpstiņas mediālā leņķa vai zonā, kas atrodas zem lāpstiņas mugurkaula vidus. Turklāt skartajā zemlāpstiņas muskulī dažreiz tiek palpētas ciešas joslas.
Muskulis ir inervēts n. suprascapularis , izejot caur augšējo stumbra no 5. un 6. kakla nerva. Infraspinatus patoloģija izraisa sāpes zonās, ko inervē 5., 6. un 7. kakla nervs, kas var novest pie nepareizas radikulopātijas diagnozes starpskriemeļu disku slimības dēļ ( Reinoldss M. D. 1981)
Infraspinatus muskulis griež plecu uz āru jebkurā pozīcijā un ir iesaistīts pleca kaula galvas stabilizācijā glenoidālā dobumā, kad roka ir pacelta uz augšu. Turklāt nolaupīšanā ir iesaistītas augšējās muskuļu šķiedras (paceltā roka tiek atrauta), un apakšējās pleca addukcijā.Infraspinatus muskulis kopā ar mazo apaļo muskuli un deltveida muskuļa aizmugurējām šķiedrām griež plecu uz āru. Infraspinatus muskulis palīdz supraspinatus un citiem pleca rotatoriem stabilizēt pleca kaula galvu glenoid dobumā pleca nolaupīšanas un pagarināšanas laikā.
Interesants no mūsu viedokļa ir fakts, ka miofasciālo sāpju atspoguļojuma gadījumā pleca locītavā šo sāpju avots, pēc vairāku autoru domām, visbiežāk lokalizējas infraspinatus vai supraspinatus muskuļos. Varbūt tas ir saistīts ar šo muskuļu kopējo inervāciju, ko veic suprascapular nervs. Maz ticams, ka šāda sāpju lokalizācija ir šo muskuļu saraušanās aktivitātes tiešas sekas. Galu galā infraspinatus un supraspinatus muskuļiem ir dažādas funkcijas, bet tajā pašā laikā tie rada dziļas sāpes pleca locītavas rajonā, tajā pašā laikā infraspinatus un mazie apaļie muskuļi veic gandrīz vienādas darbības, bet atšķiras. inervācija un dažāda sāpju lokalizācija.
Informācija par muskuļa darbību palīdz izskaidrot pacientu sūdzību parādīšanās iemeslu, ka viņi ar roku nevar aizsniegt bikšu aizmugurējo kabatu, nevar piesprādzēt krūšturi utt. Veicot šīs kustības, ir nepieciešams pagriezt plecu uz iekšu, kam jāpavada muskuļu stiepšanās, kas griež plecu uz āru. Un ar infraspinatus muskuļa bojājumiem, kas izraisa muskuļu šķiedru sasprindzinājumu un saīsināšanu, pacients ar pirkstiem nevar sasniegt pat bikšu aizmugurējo kabatu. Turklāt šīs kustības ierobežojums ir vienāds gan aktīvai, gan pasīvai izpildei.
TERMINĀLAIS MUSKULIS sākas no lāpstiņas sānu malas aizmugurējās virsmas un ir piestiprināts pie pleca kaula lielā tuberkula apakšējās fasādes zem infraspinatus muskuļa cīpslas. Cīpsla saplūst ar pleca locītavas locītavas kapsulas aizmugurējo virsmu un, saraujoties, atvelk kapsulu.Asins apgāde a. cirkumflex capula. Inervācija n. axillaris (C 5-C 6).
Izolēts mazā muskuļa bojājums literatūrā ir aprakstīts kā sāpju zonas simptoms sudraba dolāra lielumā . To izraisa pacienti, kuri sūdzas par sāpēm sudraba dolāra lielumā (Amerikas sudraba dolāra diametrs ir 32 mm) dziļi deltveida muskuļa aizmugurē, tieši proksimālā vietā, kur tas ir piestiprināts augšdelma kaula deltveida kauliņam. Iespējams, sāpju lokalizācija deltveida rajonā ir kaut kādā veidā saistīta ar to, ka mazos apaļos un deltveida muskuļus inervē viens un tas pats nervs. Pacients sāpes uztver kā dziļas un skaidri izteiktas, un tās var nepareizi interpretēt kā bursītu. Lai noteiktu pareizu diagnozi, jāņem vērā sāpju patognomoniskā lokalizācija apgabalā, kas atrodas ievērojami zem subakromālā maisiņa.
Mazais apaļais muskulis noliec plecu (pagriež plecu uz āru), nedaudz ievelkot to aizmugurē. Daudzi autori identificē mazo apaļo un infraspinatus muskuļu darbības. Abi muskuļi griež plecu uz āru neatkarīgi no rokas stāvokļa (nolaupīti, saliekti, iztaisnoti) un ir iesaistīti pleca kaula galvas stabilizēšanā glenoidālā dobumā rokas kustību laikā.
Insults un topogrāfija un m . teresminor


Miofasciālais teres mazais sindroms ir retāk sastopams ( SolaA . E ). Vēl retāk ir izolēts mazā apaļā muskuļa bojājums. Kā likums, ir kombinēta mazo apaļo un infraspinatus muskuļu patoloģija. Turklāt sāpes no pēdējām ir nepārprotami dominējošas, un infraspinatus muskuļa spriedzes novēršana palīdz noteikt sāpju apstarošanu no mazā apaļā muskuļa. Iespējams, šī patoloģijas kombinācija skaidrojama ar to, ka mazais apaļais muskulis, pēc figurālās izteiksmes D.G. Trevella, darbojas kā jaunākais brālis paralēli infraspinatus muskuļiem. Šiem muskuļiem ir blakus esošās anatomiskās izcelsmes un stiprinājuma zonas, bet atšķirīga inervācija. Tā pati “jaunākā brāļa” loma, iespējams, var izskaidrot faktu, ka ar izolētu mazā apaļā muskuļa bojājumu pacienti vairāk sūdzas par sāpēm, nevis par kustību ierobežojumiem. Iespējams, ir kustību kompensācija infraspinatus muskuļa dēļ.
APAKŠŠELĀRA MUSKULIS sākas no lāpstiņas priekšējās virsmas, aizpildot zemlāpstiņu dobumu no mediālās līdz sānu malai. Virzoties uz sāniem, tas nonāk cīpslā, kas šķērso pleca locītavu priekšā un ir piestiprināts pie pleca kaula apakšējā tuberkula un pleca locītavas locītavas kapsulas apakšējās priekšējās daļas. Ir aprakstīti gadījumi, kad cīpsla ar augšējo daļu iziet cauri dobumam locītavu, kā rezultātā pēdējās augšējā priekšējā siena ir nedaudz novājināta. Zemlāpstiņas muskulis ir piestiprināts augšdelma kaula priekšpusē visvairāk no visiem pārējiem muskuļiem, kas veido rotatora aproci (infraspinatus, supraspinatus un mazie apaļie muskuļi).
Apakšlāpstiņas plecu piestiprināšanas vieta parasti ir ļoti sāpīga miofascīta hroniskā rakstura gadījumā. Lai pārbaudītu muskuļa plecu stiprinājumu, pacients pievelk plecu pie ķermeņa, mēģinot ar elkoni aizsniegt muguru, pagriež plecu uz āru. Ar šo pleca kustību zem lāpstiņas muskuļa piestiprināšanas vieta pleca kaulam iziet no augšdelma kaula apakšas uz priekšu un kļūst pieejama palpācijai. Sinoviālā zemlāpstiņas soma, kas sazinās ar pleca locītavas dobumu, atdala lāpstiņas kaklu no zemlāpstiņas muskuļa. Inervācija n. subscapularis (C 5-C 7). asins piegāde a. subscapularis.
Insults un topogrāfija m . subscapularis
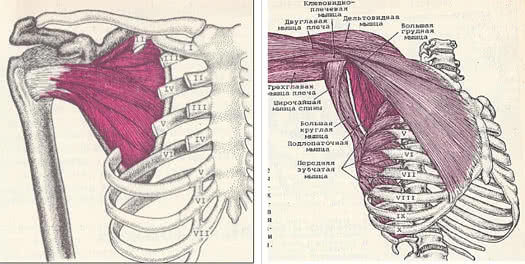
Zemlāpstiņas muskulis griež plecu uz iekšu (pronatē) un nogādā to pie ķermeņa, un kopā ar citiem muskuļiem notur pleca kaula galvu locītavas dobumā.pleca process, tomēr zemlāpstiņas muskulis šo galvas pārvietošanos neitralizē.
Zemlāpstiņas muskuļa darbību būtības jēdziens palīdzēs izprast rokas disfunkcijas mehānismu, kas rodas zemlāpstiņas muskuļa patoloģijā. Patoloģiskais process zemlāpstiņas muskulī var izraisīt spēcīgu šī muskuļa saīsināšanos, kā rezultātā muskulis notur plecu uz iekšpusi pagrieztā stāvoklī un cilvēks nevar pilnībā nospiest roku ar iztaisnotu roku ierobežotās rotācijas uz āru dēļ. no pleca.
Subscapularis muskuļa sakāve izraisa stipras sāpes gan miera stāvoklī, gan kustības laikā. Galvenā sāpju zona atrodas pleca locītavas aizmugures projekcijas zonā, bet var izplatīties uz pleca aizmuguri līdz elkonim. Dažiem pacientiem tiek novērotas sāpes un jutīgums, kas izpaužas kā aproces ap plaukstas locītavu, kam ir diagnostiska nozīme, un plaukstas aizmugurē sāpes un jutīgums ir izteiktāki nekā plaukstas pusē. Plaukstas locītavu sāpju dēļ pacienti uzliek pulksteni uz otras rokas. Subscapularis slimības sākuma stadijā pacienti var pacelt roku uz augšu un uz priekšu, bet viņi nevar pagriezt roku atpakaļ, piemēram, mēģinot mest bumbu. Saskaņā ar TravellJ . G ., sasprindzinājuma fokusa parādīšanās zemlāpstiņas muskuļos izraisa pakāpenisku locītavu kustīguma ierobežojuma palielināšanos sāpju dēļ, kas izraisa lielāko un mazo krūšu kaula, lielajā krūšu kaula, muguras platuma, tricepsa un, visbeidzot, bojājumus. , deltveida muskuļi.Galu galā visi muskuļi var tikt skarti plecu josta. No šī brīža nevienu no skartajiem muskuļiem nevar izstiept pilnā garumā, visas kustības pleca locītavā ir stipri ierobežotas. Pleca locītava kļūst "saldēts" , un nereti seko trofikas traucējumi.Tomēr jāņem vērā, ka jēdziens “apsaldēts plecs” literatūrā tiek interpretēts dažādi, tiek sniegti neskaitāmi iemesli kustību ierobežojumu attīstībai pleca locītavā un dažādi šīs slimības klīniskie simptomi. tiek doti.
Zināšanas par zemlāpstiņas muskuļa topogrāfisko anatomiju ļauj saprast, ka izolēts šī muskuļa bojājums ierobežo mobilitāti pleca locītavā, bet nepasliktina lāpstiņas kustību attiecībā pret krūtīm. Tāpēc, izmeklējot pacientu ar ierobežotām plecu kustībām, pirmā lieta, kas jāpārbauda, ir lāpstiņas kustīgums. Šim nolūkam ārsts uzliek roku uz pacienta lāpstiņas un aicina viņu atņemt roku. Ja papildus mobilitātes ierobežošanai pleca locītavā ir ierobežota lāpstiņas kustīgums, tad jāšaubās arī par krūškurvja mazo, priekšējo zobaino, trapecveida un rombveida muskuļu patoloģiju.
PIEGĀDES SINDROMS. Kad roka ir pacelta, pat normālos apstākļos ir neliela cīpslu saspiešana starp pleca kaula galvu un akromionu.
Ja sašaurinās sprauga starp akromionu un rotatora manšetes cīpslām, rodas sadursmes sindroms, kas izpaužas kā rotatora aproces muskuļu ievainojums. Impingement sindroma attīstības sākumposmā galvenā pacientu sūdzība ir difūzas trulas sāpes plecos. Sāpes pastiprinās, paceļot roku uz augšu. Daudzi pacienti ziņo, ka sāpes neļauj viņiem aizmigt, īpaši, ja viņi guļ uz skartās pleca locītavas sāniem.
Impingement sindroma patognomoniskais simptoms ir akūtas sāpes pacientam, mēģinot aizsniegt viņa bikšu aizmugurējo kabatu vai atpogāt krūšturi. Vēlākos posmos sāpes pastiprinās, iespējams, parādās locītavu stīvums.
Dažreiz, kad roka ir nolaista, locītavā atskan klikšķis. Vājums un grūtības pacelt roku uz augšu var liecināt par rotatora manšetes cīpslu plīsumu.
Akromiona un rotatora manžetes muskuļu attiecības rokas pacelšanas laikā
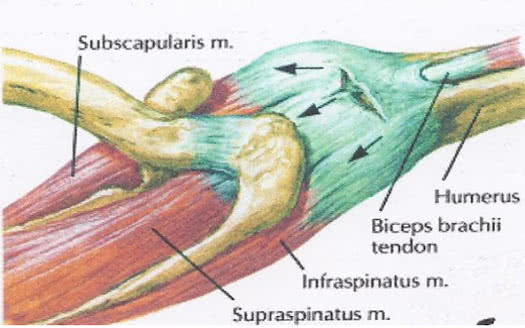
Tādējādi impingement sindroma klīnika sastāv no izpausmēm, kas raksturīgas muskuļu bojājumiem, kas veido rotatora aproci.